Локальная и системная полихимиотерапия ретинобластомы
Інші публікації цього автора
Сорочинская Татьяна Анатольевна – кандидат медицинских наук, врач-офтальмолог высшей категории
Інші публікації цього автора
НИИ им. В.П.Филатова, Одесса, Украинский центр детской офтальмологии.
Статья публикуется с разрешения авторов.

Автор изображения: Caia Koopman.
Химиотерапия карбоплатином стартовала в 1996г. и в последнее десятилетие стала первоочередным методом лечения ретинобластомы. Проникая через гематоофтальмический барьер, карбоплатин избирательно действует на герминативные опухолевые клетки, подавляя биосинтез нуклеиновых кислот, что приводит к гибели клеток ретинобластомы. Протокол, разработанный американскими учеными С.Shields с соавт.[26], объединяет использование карбоплатина с этопозидом и винкристином и является наиболее применяемым и известным как хеморедуктация, поскольку приводит к сокращению объема опухоли. По мнению большинства исследователей[3, 6, 17,27, 28, 29], именно хеморедуктация должна быть первичным воздействием на ретинобластому при больших размерах опухоли (стадии Т2 и Т3 по международной классификации ВОЗ) либо расположенную в заднем полюсе глаза – макулярной области, рядом с головкой зрительного нерва, при инфильтративном или мультицентровом типе роста – так называемую ретинобластому среднего и высокого риска по классификации ReeseEllsworth. Последовательные курсы полихимиотерапии (ПХТ), приводя к уменьшению опухоли в объеме, позволяют приступить к методам локальной деструкции, каждый из которых имеет показания к применению в зависимости от размеров опухоли (лазеркоагуляция, криодеструкция, брахитерапия, транспупилярная термотерапия).[2, 22, 26].
Несмотря на достигнутые успехи, энуклеация глаз с ретинобластомой продолжает оставаться достаточно частой процедурой: 66 – 91 % при односторонних формах и 17 – 43 % при двустороннем опухолевом процессе[6, 12, 24,29]. Объясняется это, с одной стороны, высокой частотой встречаемости далекозашедших (по международной классификации ВОЗ – Т3-Т4) стадий ретинобластомы, например, в США – 77 % [29], в Украине – 85,5%[3], в России – 91 % [6] ; а с другой – невозможностью традиционными методами получить достаточно высокую концентрацию цитостатиков в полости глаза.
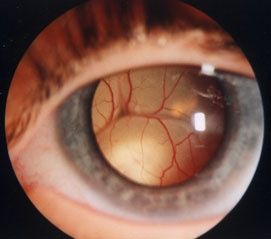
Ретинобластома в глазу ребёнка.
Неудивительными поэтому являются попытки различных авторов разработать адресную доставку препаратов[1] в виде внутриартериальной, субконъюнктивальной, субтенноновой и интравитреальной химиотерапии.
Материалы и методы
С марта 2009 г. по июнь 2010г. локальная химиотерапия – интравитреальное введение мелфалана – была произведена 26 детям (30 глаз) с ретинобластомой (РБ) в возрасте от 5 месяцев до 6 лет (средний возраст – 27 ± 12 месяцев). Согласно TNM – классификации ВОЗ преобладала Т3 стадия РБ – 19 глаз, Т2 была на 7 глазах и Т1 – только на 4. Прорыв опухоли в стекловидное тело или витреальные клоны выявлены на 17 глазах с различной Т- стадией. Односторонняя РБ была у 13 детей, двустороння – у 13(17 глаз): у четырех детей (8 глаз) интравитреальная инъекция произведена на обоих глазах, у 10 – на одном глазу, из них у 6 это был единственный глаз (второй удален по поводу РБ Т3-Т4), у трех инъекция произведена в худший глаз с клонами в стекловидном теле.
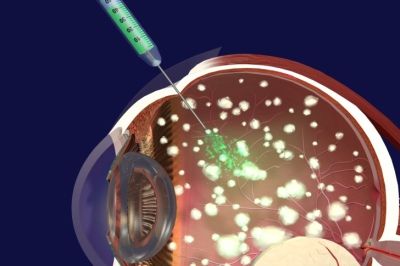
Интравитреальная инъекция 0.01 мг Алкерана (мелфалана) в 0.1 – 0.15 мл физраствора производилась через плоскую часть цилиарного тела под контролем микроскопа с контактной призматической фундус-линзой рядом с опухолью. Количество введений в 1 глаз составило по показаниям от 1 до 4. Параллельно всем детям назначалась системная ПТХ – хеморедуктация (карбоплатин, этопозид, винкристин) по протоколу Shields с соавтор.[26]. На методику получен Патент Украины А61F 9/007 от 27.12.2010г.
Схема интравитреальной химиотерапии.
Дополнительно производилась локальная деструкция опухоли: брахитерапией стронциевым β-аппликатором St-90 – 6 глаз, транспупиллярная термотерапия диодным лазером с длиной волны 810 нм – 4 глаза, криодеструкция – 1 глаз. Дистанционная телегамматерапия была проведена четырем детям. В четырех случаях использовалась комбинация различных методов деструкции опухоли. На 16 глазах локальная химиотерапия была произведена как альтернатива энуклеации при категорическом отказе родителей от удаления глаза.
Ретинобластома до комбинированного лечения.
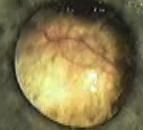
Рубцовоизменнённая опухоль после комбинированного лечения.
До лечения (УЗ В-сканирование).
После лечения (УЗ В-сканирование).
Отдаленные наблюдения от 2 до 10 месяцев (в среднем – 4,6 ± 2.1 месяца) прослежены у 14 детей (15 глаз).
Результаты и их обсуждение
Мелфалан зарегистрирован в Украине в качестве противоопухолевого средства, под торговой маркой Алкеран для внутриартериальных и внутривенных инъекций. Является алкилирующим цитостатиком. Алкилирует много внутриклеточных молекул, включая ДНК и РНК. Образует перекрестные связи молекулы ДНК, что приводит к нарушению деления клеток опухоли либо клеток лимфоидной ткани и их гибели. Рекомендуется для парентерального введения при лечении поздних стадий нейробластомы у детей.
Первая интавитреальная инъекция Алкерана была произведена при двусторонней РБ на худшем энуклеационном глазу в стадии Т3с с псевдогипопионом и увеитом. До этого ребенок получил 0.5 цикла хеморедуктации, поле чего мать самостоятельно прервала лечение на 8 месяцев, что привело к выраженному прогрессированию роста опухолей на обоих глазах (правый – лучший – со стадии Т1 при первичном обращении до Т3а, левый – с Т3 до Т3с). Интравитреальное введение было произведено перед энуклиацией с целью стабилизации состояния и ограничения инвазии опухоли в оболочке глаза. Через 4 дня была произведена энуклиация по обычной методике. Патогистологическое исследование наряду с верификацией РБ показало массивный некроз опухоли, развившийся, по нашему мнению, вследствие прямого введения цитостатика в витреальную полость и его воздействия на вышедшую за пределы капсулы РБ. Распространения опухоли по инъекционному каналу и в сосудистую оболочку, по данным патогистологического исследования, выявлено не было.
В целом непосредственный положительный эффект комбинированной химиотерапии был отмечен на 19 из 30 глаз (63,3 %) уже через 2-3 недели после лечения (интравитриального введения мелфалана и хеморедуктации). Данный эффект заключался в уменьшении площади и проминенции, расфрагментации, кальцинации или рубцевании больших опухолевых образований, рассасывании мелких очагов в сетчатке и клонов в стекловидном теле, в связи с чем на 9 глазах произведена повторная локальная химиотерапия мелфаланом, 13 детей продолжили системную хеморедуктацию, двое получили курс дистанционной телегамматерапии в связи с мультифокальным ростом РБ, а один продолжил наблюдение. У одного ребенка с прорывом опухоли в стекловидное тело положительной динамики не было, была продолжена хеморедуктация и локальная деструкция опухоли в виде ТТТ. У одного ребенка в результате выраженных некротических процессов в опухоли развился увеит. Трое детей выбыли из-под наблюдения.
В отдаленном периоде через 2-10 месяцев стабилизация состояния с прекращением роста и кальцинацией опухоли отмечена на 12 из 15 глаз (80 %), из них в трех случаях (20 %) с РБ Т3а произошел полный регресс опухоли: у одного ребенка локальная химиотерапия стала заключительным этапом лечения после предшествующей хеморедуктации, брахи-, телеграмма-, и транспупиллярной (ТТТ) терапии, у одного – полный регресс наступил после двух курсов первичной локальной с параллельной системной химиотерапией и заключительной брахитерапией, у одного – после хеморедуктации, четырех интравитреальных введений мелфалана и двух телегамматерапий. Однако через 3 месяца после окончания лечения в последнем случае выявлен продолженный опухолевый рост в области старого кальцинированнго очага, что согласуется с данными Ohshima K. с соавт.[23] о сохранении активных опухолевых клеток в толще кальцинатов. Лечение было продолжено – произведена брахитерапия; сохраняется остаточное зрение – 0,4.
Выраженный, но неполный регресс РБ отмечался у 8 детей на 9 глазах, в связи с чем хеморедуктация была продолжена у 7 детей, в сочетании с брахитерапией – в 1 случае и ТТТ – тоже в 1 случае. Одному ребенку с мультифокальным ростом РБ на единственном глазу проведены два сеанса ТТТ и брахитерапия.
3 глаза (20%) в стадии Т3 были энуклеированы: 1 – в связи с продолженным ростом опухоли, 1 – с развитием гемофтальма, 1 – из-за увеита с помутнением стекловидного тела и отслойкой сетчатки. При патологических исследованиях диагноз РБ верифицирован с выраженным некрозом, роста опухоли по инъекционным каналам и в оболочки глаза не выявлено, в глазу с увеитом отмечен полный некроз и кальцинация РБ.
Неудовлетворенность результатами лечения далекозашедших стадий РБ обуславливает непрекращающиеся поиски новых методов лечения. Японскими ученными Yamane T., Kaneko A., Mohri M. [31] была разработана методика селективной перфузии глазничной артерии системой, состоящей из специального клапана, микробаллона и катетера. При катетеризации шейного сегмента внутренней сонной артерии микробалон продвигался к глазничной артерии, в которую вводится мелфалан при временной окклюзии дальнейшего русла внутренней сонной артерии. При лечении 187 пациентов с внутриглазной РБ технически процедуру удалось осуществить в 97,51 %.
Американские авторы Abramson D., Dunkel I., Brodeы et al (цит. по Gobin P.[16]) канюлировали глазничную артерию подходом через бедренную артерию, используя также микрокатетер. Химиотерапия мелфаланом осуществлялась в течение 30-минутного периода. Авторы отмечали значительную регрессию опухоли, витреальных и субретинальных метастазов. Анализ отдаленных наблюдений (3-14 месяцев) тех же авторов (2009) показал, что у детей с ретинобластомой после канюлирования глазничной артерии мелфаланом либо карбоплатином, наряду с регрессией опухолевых масс и витреальных метастазов, развивалась отслойка сетчатки.
Субконъюнктивальные и субтеноновые инъекции карбоплатина, в качестве локальной химиотерапии ретинобластомы, применялись как самостоятельный [11] и как вспомогательный вид лечения при системной ПХТ для повышения интравитреальной концентрации карбоплатина [7, 15, 30]. Однако Abramson et al [7] отмечали острое реактивное воспаление с развитием фиброза периокулярных тканей в зоне введения, вызывающего ограничение подвижности глаза, некроз периорбитального жира и энофтальм.
Eriсson и Rosengren[13] из Глазной клиники Гетерборга (Швеция) являются пионерами применения интравитреальных инъекций при лечении ретинобластомы (использовался цитостатик тиотепа). По их мнению, при введении цитостатика непосредственно в полость глаза достигается наиболее высокая его концентрация в опухоли, тогда как системная концентрация в организме сохраняется на возможно низком уровне. Шведская традиция витреальных инъекций тиотепы была продолжена Seregard S. с соавт.[25] в трех случаях рецидива на единственном сохраненном глазу с ретинобластомой, в то время как худшие глаза были удалены. В двух случаях лечение оказалось эффективным.
В 2004 г. на XI Интернациональном конгрессе по глазной онкологии японские ученые Kaneko A. и Suzuki S.[19] сообщили о результатах лечения путем повторных интравитреальных инъекций мелфалана 43 глаз с витреальными метастазами ретинобластомы (всего 154 инъекции). Из серьезных осложнений был отмечен 1 случай диффузной хориоретинальной атрофии. Экстраокулярного роста опухоли по раневым каналам выявлено не было. Успех сохранения глаз по методу Каплан – Меера составил 55,8 %.
Интравитреальное введение карбоплатина на одном глазу с ретинобластомой было произведено Бровкиной А.Ф.[5], что привело к фрагментации опухоли с постепенным регрессом с последующим замещением ее холестероловыми включениями, имбибирующими стекловидное тело.
В 2009 г. Ohshima K. с соавт.[23] опубликовали клинико-патологическое исследование энуклеированого глаза с ретинобластомой после витреальной эксцизии опухоли с перфузией мелфалана, который дополнительно использовался в качестве капель перед разрезом конъюнктивы и во время формирования склеральных портов. Глаз впоследствии был удален в связи с рецидивом опухоли, произошедшим, по мнению авторов, из-за сохраненных опухолевых клеток в глубине первичного очага. Через 12 месяцев наблюдения локального рецидива в орбите, а также системных метастаз выявлено не было.
Обобщенный критический анализ данных литературы позволяет сделать следующие выводы:
-
Внутриартериальная перфузия a.ophthalmica является технически сложным методом, требующим специального оснащения, участия многих специалистов различного профиля. Невозможно точно рассчитать дозировку цитостатика, попадающего из общего русла кровоснабжения глаза непосредственно в опухолевые очаги.
-
При субконъюнктивальных и субтеноновых инъекциях развивается воспалительная реакция периокулярных тканей. Также не представляется возможным определить дозировку препарата, проникающего в ткань опухоли через склеральную капсулу.
-
Интравитреальные инъекции цитостатика позволяют точно рассчитать дозировку и доставить химиотерапевтический агент непосредственно к опухоли. Однако эффект такой локальной терапии, даже с последующей витрэктомией и удалением опухолевого очага, был кратковременным [23, 25].
Анализ собственных результатов показал, что наиболее эффективное воздействие мелфалан оказывает на опухоль с прорывом или клонами в стекловидном теле при его первичном интравитреальном введении с параллельным назначением системной хеморедуктации [4, 9]. На четырех прослеженных глазах в стадии РБ Т3а (в динамике после первичной интравитреальной химиотерапии в сочетании с системной хеморедуктацией), на которых лечение проводилось как альтернатива энуклеации, выявлено значительное уменьшение проминенции и размеров опухоли, что позволило перейти к методам локальной деструкции опухоли – ТТТ, лазеркоагуляции и брахитерапии.
Особенно показательными являются такие случаи:
-
Ребенок Б., 5 месяцев, с двусторонним мультифокальным ростом РБ и локализацией большого очага опухоли в области диска зрительного нерва на обоих глазах, у которого на лучшем глазу была выявлена Т2 , а на худшем – Т3 стадия заболевания. В худший глаз произведена первичная интравитреальная инъекция мелфалана, как альтернатива энуклиации, и проведен 1 курс хеморедуктации. Через 2 месяца опухоли уменьшились на обоих глазах с освобождением ДЗН: на лучшем больший очаг с H=3.5 мм до 1.8 мм и S=7.5 мм до 5 мм, а на худшем – H=6 мм до 1.3 мм и S = 11 мм до 7 мм (рис . 1),причем процессы рубцевания и кальцинации были значительно более выражены на худшем глазу, где производилось интравитреальное введение мелфалана, чем на лучшем (рис. 2). Дополнительно на обоих глазах проведено следующее лечение: 3 курса хеморедуктации + 3 курса ТТТ + лазеркоагуляция мелких периферических очагов РБ. На фоне лечения на лучшем правом глазу появились новые очаги опухоли, в связи с чем произведено 2 интравитреальные введения мелфалана. Через 1 год после начала лечения на обоих глазах достигнут полный регресс всех опухолевых очагов, который сохраняется в течение 12 месяцев с остротой зрения правого глаза 0,4, левого глаза =0,13. При сканировании размеры большого парацентрального очага на правом глазу H=0.8 мм, S= 3,5 мм, на левом H=0,8 мм, S= 5,5 мм.
-
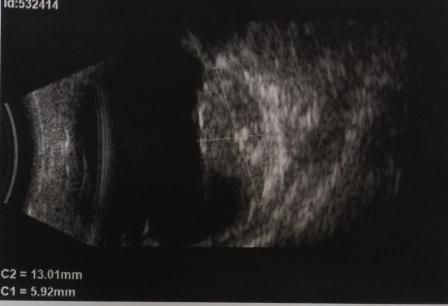
Ребенок А., 5 лет с монокулярной РБ Т3а и вторичной отслойкой сетчатки. После 1 локальной и 1 системной химиотерапии высота опухоли уменьшилась с 9 до 1,5 мм, протяженность основания с 13 до 6 мм (рис. 3), клоны в стекловидном теле и сетчатке рассосались полностью, отслойка сетчатки прилегла, острота зрения повысилась с 0.1 до 0.9 (рис. 4). Проведена брахитерапия основания опухоли стронциевым В-аппликатором St-90. Продолжается наблюдение.
Наилучший результат сохранения энуклеационного глаза был достигнут у ребенка И., 6 лет, с монолатеральной РБ в стадии Т3а с прогрессирующим ростом, прорывом опухоли в стекловидное тело и вторичной отслойкой сетчатки (рис. 5). После 2-х курсов локальной, 2-х циклов системной ПХТ и брахитерапии стронциевым β-аппликатором St-90 достигнут полный регресс РБ с уменьшением размеров опухоли – высоты с 10 до 1 мм, протяженности основания с 17,5 +16,5 до 3 +12 мм (рис. 6). Острота зрения повысилась с 0,01 до 0,1 (рис. 7).
ВЫВОДЫ
Сочетание интравитреального введения мелфалана (Алкерана) и системной хеморедуктации является эффективным и безопасным методом лечения РБ. Положительный непосредственный результат лечения достигнут в 63,3 % случаев, а в отдаленном периоде – через 2-10 месяцев – 80%. Местное введение цитостатика оказывает воздействие непосредственно на опухоль и на ее клоны в стекловидном теле, а системная ПХТ обеспечивает достаточную концентрацию уже других противоопухолевых препаратов в периферической крови ребенка. Использование такого сочетания одновременно является перспективным направлением в лечении ретинобластомы, особенно при наличии прорыва опухоли и клонов в стекловидном теле, при недостаточной эффективности других методов лечения, наиболее показано в качестве первичной терапии при «свежем» опухолевом процессе, а также может быть применено как альтернатива энуклеации.








Коментарі
Завантаження...