Клинический случай

67-летний мужчина с жалобами на постоянную, тупую боль в правом глазу, покраснение, светобоязнь, слезотечение, снижение зрение в течение 1 недели. Он сообщил, что симптомы появились после тупой травмы мягкой игрушкой внучки.
Пациент страдает инсулинзависимым диабетом в течение 25 лет. В истории болезни смешанная глаукома с контролируемым давлением, лазерная иридотомия обоих глаз. Признаков диабетической ретинопатии нет. Анамнез включает коронарную недостаточность, ранее проведенное шунтирование сердца. Бывший курильщик. Глазные препараты включают дорзолавмид-тимолол в оба глаза. Системные препараты: инсулин, симвастатин, аспирин, гидрохлортиазид, лизиноприл и метопролол.
Осмотр:
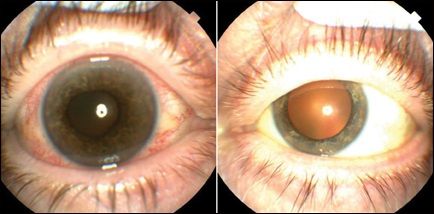
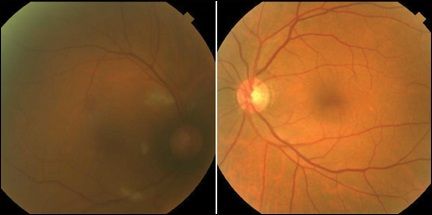
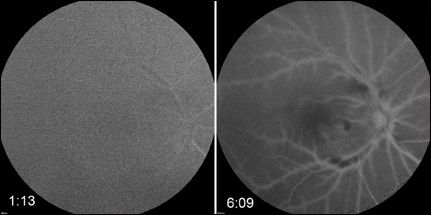
При осмотре острота зрения с коррекцией на правом глазу – счёт пальцев у лица и 20/25 в левом глазу. Правый зрачок немного нерегулярный, вяло реагирует на свет, относительный афферентный зрачковый дефект. Левый зрачок круглый и реагирует на свет (рис. 1). ВГД 36 мм рт.ст. в правом глазу и 15 мм рт.ст. в левом. Экстраокулярная моторика в норме. Осмотр переднего сегмента на правом глазу выявил отёк роговицы, незначительная клеточная реакция в передней камере, неоваскуляризация радужной оболочки глаза (NVI) и неоваскуляризация угла (NVA). Офтальмоскопия показала множественные ватные экссудаты (рис. 2). Ангиография правого глаза продемонстрировала замедленное сосудистое наполнение, очаговые участки с неперфузией и позднего прокрашивания сосудов (рис. 3). Следует отметить, что за 2 месяца до этого осмотра острота зрения была 20/30 в правом глазу, и не было никаких изменений на глазном дне.
 |
 |
 |
Какой ваш диагноз?
- Диабетическая ретинопатия
- Глазной ишемический синдром
- Хориоретинит
- Окклюзия вен сетчатки
Односторонняя потеря зрения
Дифференциальный диагноз для данного пациента с односторонней потерей зрения, ишемией сетчатки и неоваскулярной глаукомой включает сосудистые, опухолевые и воспалительные причины.
Дифференциальная диагностика
Сосудистые причины включают центральную окклюзия вен сетчатки (CRVO), центральную окклюзию артерии сетчатки (CRAO), диабетическую ретинопатию и глазной ишемический синдром (OIS). CRVO имеет типичную офтальмоскопическую картину извитых и расширенных вен, штрихообразных и разлитых кровоизлияний в сетчатку во всех четырёх квадрантах. Неоваскуляризация радужки является вторичным по отношению к CRVO и классически происходит через 3 месяца после него.
CRAO проявляется резким и очень значительным снижением зрения, выраженным побледнением сетчатки, классически присутствует симптом «вишнёвой косточки».
Пациенты имеют риск развития неоваскулярной глаукомы в период после 3 месяцев после развития болезни.
Оба CRVO и CRAO, как ожидается, приводят к снижению остроты зрения за несколько недель до развития неоваскулярной глаукомы, что делает эти диагнозы маловероятными у нашего пациента. Диабетическая ретинопатия может проявляться ватными экссудатами и питехиальными кровоизлияниями в сетчатку, но эти явления, как правило, симметричны на обоих глазах.
OIS (глазной ишемический синдром), как правило, является односторонним или асимметричным процессом, вены сетчатки расширены, но не извилисты, отмечаются точечные кровоизлияния в сетчатку, чаще экваториальной локализации и ватные экссудаты. Ангиография может демонстрировать запаздывание прохождения и замедленное заполнение сосудов, поздний ликидж сосудов и капилляров иногда с выпадением окрашивания в средней периферии. Наиболее специфическим признаком OIS является опережение окрашивания стенки артерий, а наиболее чувствительным – длительная артериовенозная фаза.
Опухолевые синдромы, такие как множественные миеломы или лимфомы, могут способствовать возникновению синдрома повышенной вязкости, предрасполагающего к развитию патологий сосудов сетчатки. Артериит Такаясу, также известный как синдром дуги аорты, связан с идиопатическим воспалением, что приводит к прогрессирующей облитерацией сосудов, возникающей от дуги аорты. Он может проявляться двусторонним сужением артерий сетчатки, неоваскуляризацией диска и сетчатки, а также периферическими микроаневризмами. Синдром Такаясу наиболее часто встречается у пациентов азиатского происхождения и женского пола. Другие воспалительные состояния, такие как гигантоклеточный артериит и артериит Вегенера, могут быть исключены на основании заболевания, возраста пациента и серологических исследований.
Диагностика и лечение:
Неоваскулярная глаукома у данного пациента контролировалась бримонидином и таблетированным ацетазоламидом. Он продолжал капать дорзоламид-тимолол, по причине смешанного механизма глаукомы. Он получил интравитреально инъекцию Avastin (bevacizumab, Genentech) для контроля неоваскуляризации радужки и угла передней камеры, были назначены капли дексаметазона для контроля внутриглазного воспаления. На следующий день его боль уменьшилась и ВГД снизилось до 23 мм рт. Неоваскуляризация начала регрессировать, хотя гониоскопия выявила периферические передние синехии на протяжении угла. Впоследствии пациенту была проведена панретинальная лазерная коагуляция.
Была назначена доплерография сонной артерии. Ультразвуковое исследование выявило стеноз 80% до 99% в правой сонной артерии, которая вызывает ишемию правого глаза пациента.
Обсуждение:
Оптический ишемический синдром – редкое заболевание, по статистике 7,5 случаев на миллион человек в год. Заболевание регистрируется у 4% до 18% пациентов с гемодинамически значимым стенозом сонной артерии. Однако, это может быть недооцененное число из-за ошибочного диагноза.
В большинстве случаев оптический ишемический синдром является вторичными по отношению к стенозу сонной артерии. Глазные симптомы часто являются первым проявлением заболевания сонной артерии; 30%-40% пациентов с окклюзионной сонной веной будут иметь эпизоды преходящей потери или ухудшения зрения. При оптическом ишемическом синдроме в переднем сегменте часто отмечаются воспалительные элементы в передней камере, неоваскуляризация радужки и/или угла и катаракта. В тяжёлых случаях может наблюдаться эффузия сосудистой оболочки.
Оценка заднего сегмента: на обоих глазах часто асимметричны (в отличие от диабетической ретинопатии) и может выявить расширенные, но не извитые вены, ватные экссудаты и питехиальные кровоизлияния. Ишемия, в дополнение к повышению ВГД, вероятно, играет определённую роль в появлении глазной боли, потому что только у 30% пациентов с болевым синдромом ВГД больше, чем 25 мм рт.
Прогноз для зрения неблагоприятный. В 97% остротой зрения глаза с неоваскуляризацией радужной оболочки бывает счёт пальцев или хуже.
Смертность составляет 40% в течение 5 лет, чаще всего из-за инфаркта миокарда или нарушения мозгового кровообращения.
Лечение оптического ишемического синдрома фокусируется на снижении ВГД, лечении глазной неоваскуляризации и воспаления, а также управления системными факторами риска.
Anti-VEGF интравитреально и панретинальная лазерная коагуляция может применяться для лечения и контроля неоваскуляризации. Классическая синусотрабекулэктомия при неоваскулярной глаукоме не эффективна из-за воспаления и неоваскуляризации. Предпочтительными операциями являются имплантации шунтов.
Внимание в интересах жизни пациента должно быть сосредоточено на общей терапии. Пациенты должны быть проконсультированы у терапевта для рассмотрения вопроса о назначении антикоагулянтов и шунтирования сонной артерии.
После проведения шунтирующих операций внимание офтальмолога должно быть сосредоточено на контроле ВГД, которое может заметно повыситься после улучшения глазного кровотока.
Дальнейшая история пациента:
В течении 3-х недель наблюдения зрение пациента было стабильным, боль прошла. Отмечается полный регресс неоваскуляризации угла и радужки, угол остаётся закрытым.
ВГД остается повышенным, выше 30 мм рт.ст., несмотря на максимальную медикаментозную терапию.
Пациент подвергся каротидному шунтированию через 3 недели после презентации и в настоящее время восстанавливается после установки клапана Ахмеда (New World Medical). Зрение стабильно, ВГД улучшилось до 7 мм рт.







Коментарі
Завантаження...