Жінка звернулася з приводу раптової безболісної втрати зору на праве око
Інші публікації цього автора

Жінка звернулася з приводу раптової безболісної втрати зору на праве око
63-річну жінку направили до нейроофтальмологічної служби очного центру Нової Англії з приводу безболісної втрати зору на праве око протягом 2 місяців.
Два місяці тому пацієнтка, перебуваючи в нормальному стані здоров’я, під час неквапливої прогулянки з чоловіком відчула раптову безболісну втрату зору в правому оці, що не супроводжувалось іншими симптомами, включаючи спалахи світла, помутніння, що плавають, двоїння в очах, біль при рухах ока або кульгавість щелепи.
Анамнез
Очний анамнез. Пацієнтка має ознаки легкої непроліферативної діабетичної ретинопатії та носить контактні лінзи через короткозорість. Її історія хвороби включала розсіяний склероз, що був діагностований у 1990 році за допомогою нейровізуалізації після звернення до невролога з епізодом оніміння кінцівок. У неї не було рецидивів з моменту її первинного звернення та вона не приймала ліків проти РС. Додатковий анамнез включав діабет 2 типу, гіпертензію, гіперліпідемію та два попередні викидні. Її ліки включали метформін, ситагліптин, лізиноприл, симвастатин, вітаміни D і B12. У її сімейному анамнезі була хвороба Альцгеймера та діабет 2 типу у її батька, діабет 2 типу та невідомий розлад гіперкоагуляції з тромбозом глибоких вен (ТГВ) у її матері, хвороба Крона у її сестри.
Наступного дня після епізоду втрати зору вона звернулася до свого оптометриста, який терміново направив її до офтальмолога. Огляд медичної документації показав, що гострота зору правого ока становила підрахунок пальців з аферентним дефектом зіниці, але без ознак патології сітківки або набряку зорового нерва. Консультуючий офтальмолог запідозрив ретробульбарну патологію та призначив МРТ головного мозку й орбіт із контрастуванням і насиченням жиром. Результат – «немає гострих знахідок або аномального посилення». Проте, оскільки клінічна підозра щодо оптичного невриту залишалася високою, жінка отримала впродовж 5 днів високі дози в/в стероїдів. Вона також пройшла обстеження щодо підозри на інсульт, що включало ультразвукове дослідження сонної артерії та ехокардіограму, які були нормальними. Лабораторне обстеження, що включало загальний аналіз крові, основну метаболічну панель і серологію щодо кількох системних захворювань, зокрема саркоїдоз, були негативними або в межах норми, за винятком легкого підвищення запальних маркерів (С-реактивний білок, або СРБ, 2,89 мг/дл; швидкість осідання еритроцитів, або ШОЕ, 45 мм/год). Враховуючи підвищені маркери запалення, їй зробили двосторонню біопсію скроневої артерії, обидва результати були негативними на гігантоклітинний артеріїт. Попри терапію стероїдами, при повторних оглядах зір не покращився, а результати огляду залишалися без змін.
Огляд
На момент звернення до нашого нейроофтальмологічного відділення, через 2 місяці після появи симптомів, гострота зору у правому оці становила рухи рук і 0.6 у лівому оці. Зіниці були однакового розміру та швидко реагували на світло, з відносним аферентним дефектом зіниці 2+ у правому оці. ВОТ на обох очах 15 мм рт.ст. Периметрія виявила загальне звуження поля зору правого ока, без видимих відхилень кольорового зору під час кольорового тестування. Поле зору лівого ока було повним з нормальними результатами кольорового тестування. Екстраокулярна рухливість обох очей була повною та безболісною.
Обстеження переднього сегмента обох очей не показало жодних особливостей, за винятком 1+ ядерного склерозу та 1+ кортикальної катаракти. Обстеження заднього сегмента обох очей продемонструвало заднє відшарування склоподібного тіла, судини нормального калібру, плоску та прикріплену макулу й периферичну сітківку. Проте спостерігалася різка дифузна блідість правого зорового нерва. Лівий зоровий нерв був рожевий, здоровий. Співвідношення екскавації до диска в обох нервах становило 0,5.
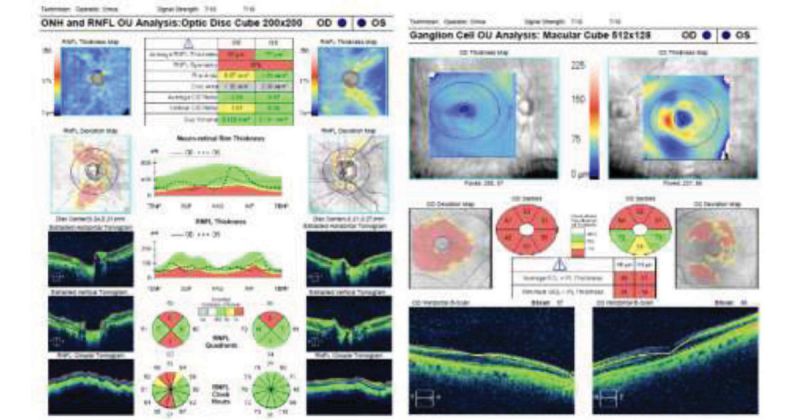
Периметрія на периметрі зору Хамфрі (HVF) 30-2 показало генералізовану депресію в правому оці та неспецифічні зміни в лівому (рис. 1). ОКТ товщини шару нервових волокон сітківки продемонструвала верхнє та нижнє стоншення у правому оці ока й верхнє стоншення з нормальною товщиною лівого ока, зміни, що відповідають діагнозу підозри на глаукому у пацієнтки. Шар гангліозних клітин був дифузно витонченим у правому оці та продемонстрував помилку алгоритму, але загалом нормальну товщину лівого ока (рис. 2).
Рис. 1. Периметрія 30-2 демонструє генералізовану депресію у правому оці та неспецифічні зміни в лівому
Джерело: Кейт В. Хьюз, доктор медичних наук, і Йосбелкіс Мартін Паез, доктор медичних наук
Рис. 2. ОКТ зорового нерва показала верхнє та нижнє стоншення шару нервових волокон у правому оці й верхнє стоншення в лівому оці (що відповідає діагнозу підозри на глаукому), а ОКТ шару гангліозних клітин продемонструвала дифузне стоншення правого ока та збій алгоритму, але нормальну його товщину в лівому оці
Який ваш діагноз?
Дивіться відповідь нижче.
Втрата зору
Початкове звернення пацієнта відзначалося гострим початком безболісної втрати зору з погіршенням сприйняття кольорів, аферентним дефектом зіниці, відсутністю ознак набряку головки зорового нерва, дифузною депресією при периметрії та витонченням шару гангліозних клітин на ОКТ правого ока, що відповідає односторонній нейропатії зорового нерва.
Диференційна діагностика при цьому прояві полягає у з’ясуванні природи патології: ішемічної чи запальної (включаючи аутоімунну). З точки зору ішемічної етіології, неартеріітична передня ішемічна нейропатія зорового нерва (НАІОП), артеріальна передня ішемічна нейропатія зорового нерва (АПІОП) та атипова ішемічна нейропатія зорового нерва (ІОН) можуть проявлятися односторонньою раптовою безболісною втратою зору. НАІОП проявляється набряком головки зорового нерва й типовим висотним дефектом поля зору з відповідним витонченням шару гангліозних клітин. У нашої пацієнтки ніколи не було виявлено набряку головки зорового нерва, а було зареєстровано дифузне пригнічення поля зору та витончення шару гангліозних клітин на ОКТ.
АПІОП має супутні системні симптоми, такі як головний біль, втрата ваги, лихоманка, втома та кульгавість щелепи, що пацієнтка заперечувала. У неї були помірно підвищені маркери запалення, але обидві біопсії скроневої артерії були негативними, що відхилило діагноз «гігантоклітинний артеріїт».
Атипова ІОН виникає внаслідок ішемії зорового нерва як результат васкуліту або оклюзії, що перешкоджає кровотоку до зорового нерва. Пацієнтка мала сімейний анамнез ТГВ, а також численні викидні в анамнезі, що ускладнювалося станом гіперкоагуляції, який міг призвести до закорковування судин зорового нерва. Від запальної/аутоімунної етіології симптоми у пацієнта можуть бути вторинними щодо типового або атипового невриту зорового нерва. МРТ головного мозку та орбіт, розшифрована радіологом, викликала занепокоєння для цього діагнозу. Однак пацієнтка заперечувала будь-який біль в очах, і не було відновлення зору, оскільки симптоми з’явилися 2 місяці тому, що є очікуваним перебігом типового невриту зорового нерва.
Все викладене більше вказує на діагноз «атиповий неврит зорового нерва», як-то зоровий нейромієліт (ЗНМ) або оптичний неврит мієлінового олігодендроцитарного глікопротеїну (МОГ). Нарешті, запальний неврит зорового нерва може бути вторинним стосовно системного захворювання, такого як саркоїдоз, але попереднє обстеження, включаючи серологічні тести, було негативним.
Подальша курація
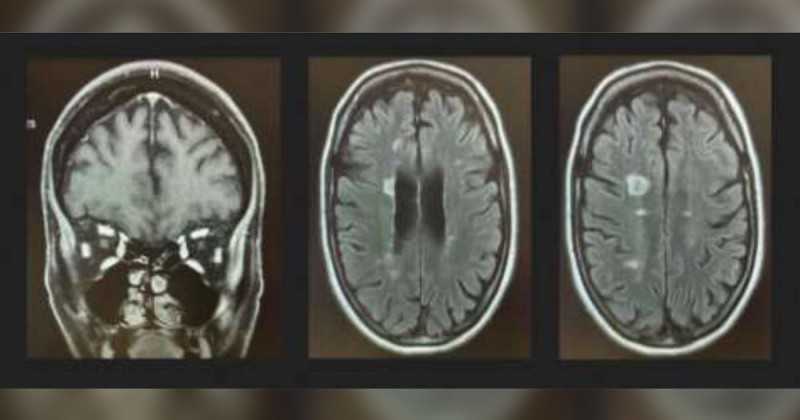
Пацієнт надав копію раніше отриманої МРТ головного мозку та орбіт, яка продемонструвала кілька гіперінтенсивних уражень над шлуночковою системою, що відповідає демієлінізувальному захворюванню (рис. 3). Не було посилення зорового нерва або ознак невриту зорового нерва. Подальше лабораторне дослідження виявило негативні сироваткові маркери NMO та MOG. У зв’язку з наявністю ТГВ у пацієнта в сімейному анамнезі та численними викиднями в анамнезі, ми запідозрили гіперкоагуляційний розлад, що спричинив ішемічну нейропатію зорового нерва, та надіслали відповідне лабораторне дослідження, яке показало підвищений рівень чинника VIII і бета-2-глікопротеїну IgM.
Рис. 3. МРТ головного мозку та орбіт Т1 із пригніченням жирової тканини коронки й Т2 зображення показали кілька гіперінтенсивних уражень над шлуночковою системою без посилення зорового нерва або ознак невриту зорового нерва
Обговорення
Антифосфоліпідний синдром (АФС) – системне аутоімунне захворювання, що характеризується артеріальним, венозним тромбозом або тромбозом дрібних судин та/або повторними викиднями чи мертвонародженням. АФС вражає жінок у п’ять разів частіше, ніж чоловіків. АФС може виникати як первинне захворювання або як вторинне захворювання сполучної тканини, найчастіше пов’язане з системним червоним вовчаком. Антифосфоліпідні антитіла включають вовчаковий антикоагулянт, антикардіоліпінове антитіло й бета-2-глікопротеїн IgG та/або IgM. Коротко, патофізіологія передбачає зв’язування антифосфоліпідного антитіла з бета-2-глікопротеїном на фосфоліпідах, що активує ендотеліальні клітини, тромбоцити, комплемент і цитокіни (IL-1бета, IL-6 та IL-8), яке призводить до прозапального та протромботичного стану. Чим вищий рівень антифосфоліпідних антитіл, тим більший ризик і тяжкість тромбозу. Діагностика АФС ґрунтується на переглянутих критеріях класифікації Саппоро, що вимагають наявності одного або кількох клінічних епізодів судинного тромбозу чи несприятливого результату вагітності, на додаток до наявності одного чи кількох специфічних антифосфоліпідних антитіл у двох або більше випадках, інтервал між якими щонайменше 12 тижнів.
Найпоширеніші клінічні прояви включають ТГВ, захворюваність під час вагітності та інсульт. Інші прояви включають такі висипання, як сітчасте ліведо, виразки, що не загоюються, тромбоцитопенію, нефропатію, захворювання серцевого клапана або коронарної артерії та когнітивну дисфункцію. Цікаво, що невеликі ішемічні інсульти можуть виникнути в білій речовині головного та спинного мозку, що здатне призвести до уражень, схожих на демієлінізувальні бляшки, які спостерігаються при РС або демієлінізувальному захворюванні.
Очні прояви виникають у 14-18% пацієнтів з АФС і можуть бути виявлені як у передньому, так і в задньому сегментах ока. Найбільш частою є вазооклюзійна ретинопатія, включаючи оклюзію центральної вени сітківки або її гілки та артерії. Інші прояви враження сітківки ока включають амавроз, васкуліт та оклюзію очної артерії. Нейроофтальмологічні прояви включають нейропатію зорового нерва внаслідок невриту зорового нерва або атипову ІОН внаслідок тромбозу, що є найбільш імовірною етіологією односторонньої втрати зору нашої пацієнтки.
Більшість пацієнтів, у яких є тромботична подія через підозру на АФС, як-от наша пацієнтка, не проходили попереднього тестування на антифосфоліпідні антитіла. Вони повинні бути виконані принаймні через 12 тижнів після первинного обстеження для підтвердження діагнозу. Таким чином, початкове лікування пацієнтів, що мають тромботичний наслідок у зв’язку з підозрою на АФС, полягає в антикоагулянтній терапії з початковим вибором – варфарином, низькомолекулярним гепарином, прямим пероральним антикоагулянтом та/або антиагрегантною терапією – в основному, на підставі клінічної підозри на АФС або якщо тромботична подія є венозною чи артеріальною. Рекомендується невідкладне направлення до гематолога та/або ревматолога для подальшого обстеження. Важливо досліджувати АФС як етіологію нейропатії зорового нерва, особливо якщо пацієнт молодшого віку та/або має в анамнезі повторні ішемічні події.
Подальша курація
Пацієнтку направили в ревматологію для подальшого обстеження. Пацієнтці призначили приймання аспірину, але жінка вирішила не розпочинати антикоагулянтну терапію, оскільки ризики переважали над перевагами. Слід зазначити, що повторно досліджені маркери запалення (СРБ і ШОЕ) були в межах норми. Під час контрольного візиту через 6 місяців зір її правого ока становив рахунок пальців з відстані 30 см, а результати її огляду були стабільними. Повторна периметрія продемонструвала незначне покращення в нижньо-скроневій ділянці поля зору правого ока (рис. 4).
Рис. 4. Периметрія 30-2 через 6 місяців після появи початкових симптомів хвороби з незначним поліпшенням в нижньо-скроневій ділянці поля зору правого ока
Література
- Atanassova PA. Yonsei Med J. 2007;doi:10.3349/ymj.2007.48.6.901.
- Giorgi D, et al. Ocul Immunol Inflamm. 1998;doi:10.1076/ocii.6.4.269.4025.
- Ilhan F, et al. Arch Med Res. 2005;doi:10.1016/j.arcmed.2005.03.032.
- Miyakis S, et al. J Thromb Haemost. 2006;doi:10.1111/j.1538-7836.2006.01753.x.
- Reino S, et al. Clin Rheumatol. 1997;doi:10.1007/BF02247807.
- Sammaritano LR. Best Pract Res Clin Rheumatol. 2020;doi:10.1016/j.berh.2019.101463.
- Sanna G, et al. Rheum Dis Clin North Am. 2006;doi:10.1016/j.rdc.2006.05.010.
- Schreiber K, et al. Nat Rev Dis Primers. 2018;doi:10.1038/nrdp.2017.103.
- Suvajac G, et al. Autoimmun Rev. 2007;doi:10.1016/j.autrev.2006.11.005.
- Svenungsson E, et al. J Intern Med. 2020;doi:10.1111/joim.13022.
For more information:
- Kate V. Hughes, MD, and Yosbelkys Martin Paez, MD, can be reached at New England Eye Center, Tufts University School of Medicine, 800 Washington St., Box 450, Boston, MA 02111; website: neec.com.
- Edited by Allison V. Coombs, DO, MS, and Nisha S. Dhawlikar, MD, MPH. They can be reached at New England Eye Center, Tufts University School of Medicine, 800 Washington St., Box 450, Boston, MA 02111; website: neec.com.









Коментарі
Завантаження...