Эпимакулярная мембрана
Кин Тенг О

Автор изображения: Dariusz Klimczak.
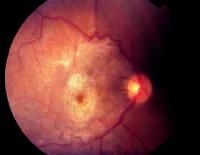
Рис. 1. Очень плотная эпимакулярная мембрана с соответствующими макулярными искажениями.
Эпимакулярные мембраны (ЭММ) состоят из клеток коллагена, скапливающихся на внутренней поверхности центральной сетчатки. Находясь в тесном взаимодейтствии с сетчаткой, на которой они нарастают, эти мембраны оказывают сокращающее действие, провоцируя, таким образом, метаморфопсии и другие изменения качества зрения.
Данная патология впервые была описана Ивановым в 1865 году как относительно частое заболевание, встречающееся приблизительно у 7 % населения. В истории офтальмологии ЭММ имели разные названия, такие как эпиретинальные мембраны, целлофановая макулопатия, преретинальный макулярный глиоз, преретинальный макулярный фиброз, макулярные сморщивания, преретинальные стекловидные мембраны, эпиретинальные астроцитомные мембраны. Все эти названия относятся к клинико-анатомическим описаниям патологических изменений, к которым приводит ЭММ.
ЭММ может быть связана с различными глазными патологиями, такими как отслоение задней гиалоидной мембраны, разрывы сетчатки, отслоение сетчатки, оклюзивные заболевания сосудов сетчатки, воспалительные заболевания глаз и кровоизлияния в стекловидное тело. Однако, в большом количестве случаев, ЭММ возникает независимо от перечисленных заболеваний, и следовательно, классифицируется как идиопатическая эпимакулярная мембрана (ЭММ). Идиопатическая мембрана и мембрана, возникающая вследствие отслоения стекловидного тела, встречаются наиболее часто. Данная статья посвящена именно этим разновидностям эпимакулярной мембраны.
Патофизиология
ЭММ являются бессосудистыми фиброцеллюлярными мембранами, которые разрастаются на поверхности сетчатки и могут приводить к различным степеням ухудшения зрения. Клетки этих мембран, будучи прикрепленными к сетчатке, могут разрастаться и формировать плотные оболочки, покрывающие поверхность сетчатки и приводящие к разным вариантам ухудшения зрения в зависимости от степени тяжести деформации, места скопления таких клеток и других побочных влияний на сетчатку.
До сих пор ведутся споры относительно происхождения клеток, составляющих такие оболочки. В более ранних докладах выдвигалось предполождение, что глиальные клетки (преимущественно, фиброзные астроциты) из внутренних слоев нейросенсорной сетчатки прорастают через разрывы внутренней пограничной мембраны (ILM), появляющиеся в результате разрывов сетчатки или отслоения задней стенки стекловидного тела. Полученные недавно витректомические образцы показывают, что эпиретинальные мембраны состоят из глиальных клеток, пигментных эпителиальных клеток сетчатки, макрофагов, фиброцитов и клеток коллагена. Эти составляющие клетки могут быть в разных пропорциях в зависимости от этиологии мембраны. Мембраны, возникшие в результате разрывов или отслоений сетчатки или криопексии, состоят в основном из пигментных эпителиальных клеток сетчатки, тогда как клетки глиального происхождения преобладают в идеопатических ЭММ. Более того, эти клетки имеют свойство менять свой вид и функции, хотя в небольшой степени.
Отслоения задней стенки стекловидного тела (PVD) при идиопатических ЭММ встречаются в 75-93 % случаев. Существует мнение, что отслоения задней стенки стекловидного тела по-разному может влиять на возникновение ЭММ. PVD может приводить к разрывам сетчатки, что, в свою очередь, приводит к высвобождению пигментных эпителиальных клеток сетчатки (RPE), которые и начинают формировать мембрану. Небольшие разрывы внутренней пограничной мембраны (ILM) после отслоения задней стенки стекловидного тела также могут приводить к доступу свободных астроцитов сетчатки в полость стекловидного тела, где они могут в дальнейшем разрастаться. И, наконец, кровоизлияния в стекловидном теле и/или воспалительные процессы, сопровождающие PVD, также могут стимулировать формирование эпимакулярной мембраны.
Формирование ЭММ без отслоения задней стенки стекловидного тела (PVD) может провоцировать у пациентов развитие синдрома витреомакулярного растяжения (ВМР). Шанг и др. описывают синдром ВМР, используя исследования оптической когерентной томографии сетчатки и анализируя ультраструктурное соотношение в образцах, полученные во время операции. Они зафиксировали разрастание фиброзных клеток между внутренней поверхностью сетчатки и задней стенкой стекловидного тела, что приводит к чрезмерной витреоретинальной тракции.
Бови и Уффер сообщают, что феномен разрыва внутренней пограничной мембраны также связан с возникновением ЭММ. Они выдвинули гипотезу, что разрывы и складки внутренней пограничной мембраны более вероятны при формировании ЭММ до отслоения задней стенки стекловидного тела, что приводит к возникновению плоскости расщепления чаще между внутренней пограничной мембраной и внутренней сетчаткой, чем на поверхности внутренней пограничной мембраны.
Частотность заболевания
Частотность формирования ЭММ у пациентов зависит от сопутствующих заболеваний, на фоне которых она возникает. Идиопатическая разновидность ЭММ зафиксирована у 7 % населения. Двусторонние случаи – в 30 % этих случаев
Клинически серьезные случаи встречаются у 3-8,5 % глаз после хирургического лечения отслойки сетчатки.
Привести статистику возможного риска развития эпимакулярной мембраны в глазах, подвергавшихся криотерапии или лазерной фотокоагуляции с целью лечения разрывов сетчатки, сложно, поскольку почти невозможно определить, было ли вызвано разрастание клеток самим ретинальным разрывом сетчатки или последующим его лечением.
Частота возникновения ЭММ, осложненной другими глазными патологиями, такими как облитерирующие заболевания сосудов сетчатки, воспаление глаза или кровоизлияния в стекловидном теле, неизвестна.
Возраст
ЭММ чаще встречается среди представителей старшего поколения. Посмертные исследования показали 2 % встречаемости заболевания у пациентов в возрасте 50 лет и 20 % – у пациентов в возрасте 75 лет.
История развития заболевания
Вид и степень развития симптомов, которые испытывает пациент, в большой степени зависят от толщины мембраны, от степени деформации сетчатки, которую она вызывает, от места сморщивания и наличия или отсутствия отслоения макулы или её отёка.
· Обычные симптомы, сопровождающие ЭММ, варьируются от полного отсутствия симптомов до сильного ухудшения зрения.
-
На ранних стадиях развития ЭММ зрение либо не ухудшается, либо ухудшается в очень незначительной степени.
-
В процессе прогрессирования мембраны ухудшение зрения часто малозаметно, и пациенты испытывают трудности при его описании.
-
Самым часто встречающимся симптомом является мягкое искажение предметов.
-
У 78-85 % случаев зрение сохраняется лучше 0.3, из них у 56-67 % случаев – лучше 0.5. И только у 2-5 % случаев наблюдается ухудщение зрения до 0.1.
-
Могут наблюдаться микропсия или искажения (выявленные по сетке) Амслера.
-
В то же время, при одновременном формировании ЭММ и локальной отслойке макулы, отмечается значительное ухудшение зрения. Только у 7 % случаев наблюдается зрение 0.3 или лучше, тогда как у 56 % зрение хуже, чем 0.1. Зрение остаётся низким в этих случаях и после успешного хирургического лечения
Клинические проявления
Клинические изменения при ЭММ варьируются в зависимости от степени развития мембраны. Гасс предложил систему классификации, базирующуюся на внешнем виде мембраны и находящимися под ней тканями сетчатки и сосудами.
· Стадия 0 мембраны:
-
На 0 стадии мембрана полупрозрачна и не сопровождается никакими деформациями сетчатки.
-
Такие мембраны также известны как целлофановая макулопатия из-за целлофаноподобного отблеска от внутренней поверхности сетчатки при офтальмоскопии.
· Стадия 1 мембраны:
-
На 1 стадии мембраны формируется неровное сморщивание внутренней поверхности сетчатки
-
Вид сморщенного целлофана приобретается из-за скупчивания внутренних слоев сетчатки в виде складок в результате сморщивания лежащей сверху мембраны.
-
Мелкие, поверхностные радиальные складочки расходятся кнаружи от краев сморщенной мембраны.
-
Сморщивания может быть достаточно для деформации парамакулярных сосудов и подтягивания их до фовеллы.
· Стадия 2 мембраны:
-
Мембраны, особенно те, которые развиваются после хирургического лечения отслоения сетчатки, имеют вид толстой матовой плевы.
-
Общее сморощивание макулы по всей толщине может иметь место одновременно с ретинальным отёком, небольшими кровоизлияниями, ватообразными экссудатами и изредка небольшими по площади отслойками макулярной сетчатки.
-
Такие мембраны называются macular puckers (морщинистая макула) или мембранами 2 стадии.
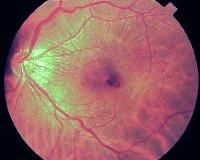
Рис. 2. Псевдоразрывы. Эпимакулярная мембрана 2 стадии с образовавшимися морщинами на поверхности сетчатки.
· Флюоресцеиновая ангиография
-
В случаях эпимакулярной мембраны ангиограмма не помогает существенно при постановке диагноза, поскольку сама клиническая картина заболевания часто является довольно специфической. Хотя в более запущенных случаях можно обнаружить некоторые более существенные изменения, такие как макулярный отёк.
-
Флюоресцеиновую ангиографию проводят обычно с целью удостовериться в отсутствии других заболеваний глаза, которые могут иметь признаки ЭММ.
-
Макулярные разрывы на ранней стадии обычно показывают фоновое свечение через весь разрыв, которое исчезает на более глубоких стадиях.
-
Эпимакулярные мембраны с псевдоразрывами обычно не просвечивают таким образом, поскольку на месте псевдоразрыва этому препятствуют здоровые ткани сетчатки.
-
Экссудативная макулярная дегенерация также может принимать вид ЭММ, однако при этом на ФАГ характерно раннее свечение, что дает возможность четко отличить ее от эпимакулярной мембраны.
-
Флюорисцентная ангиография ЭММ может обнаружить мельчайшее протекание перифовеоллярных капилляров или свидетельство ишемии из-за непроходимости капилляров. Это может существенно помочь при прогнозировании постоперационного состояния пациента. См. рисунок ниже.
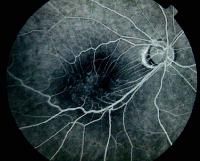
Рис. 3. Флюоресцентная ангиограмма, демонстрирующая искривления сосудов сетчатки. На рисунке четко прослеживается утечка красящего вещества в области макулы, что является признаком вторичного макулярного отёка.
· Оптическая когерентная томография глаза
-
Томография глаза может помочь выявить ЭММ или исключить ее при постановке диагноза.
-
ОСТ сетчатки может помочь объективно измерить другие влияния ЭММ на сетчатку, такие как утолщение макулы, наличие или отсутствие макулярного отёка и любое возможное тракционное влияние стекловидного тела на сетчатку.
-
ОСТ позволяет также отслеживать процесс возвращения к нормальному состоянию архитектуры сетчатки после операции, а также выявлять натяжение или складки, образующиеся на сетчатке.
Хирургическое лечение
Перед тем как планировать процедуру коррекции зрения необходимо убедиться в том, что ЭММ является главной причиной ухудшения зрения пациента. Следует тщательно осмотреть пациента, чтобы исключить возможность других патологий, таких как макулярные разрывы, субфовеолярные хориоидальные неоваскулярные мембраны, кистозный макулярный отёк или облитерирующие заболевание сосудов сетчатки, которые могут внешне напоминать настоящую мембрану.
Хирургическое вмешательство при ЭММ обычно не является срочной внеплановой процедурой. Только наличие макулярного отёка может вызвать необходимость срочной операции.
Для хирургического лечения ЭММ существует несколько специальных технологий. Однако в общем можно выделить 3 основных этапа прохождения процедуры.
· Витректомия
-
Витректомия парс плана проводится с целью удаления задней и центральной части стекловидного тела у пациентов со своим природным хрусталиком и остатков передней части стекловидного тела у пациентов без хрусталика или с искусственным хрусталиком. Этот этап является особенно важным в случаях ярко выраженной адгезии стекловидного тела и макулы.
-
В последнее время ведутся дискуссии относительно необходимости витректомии при удалении ЭММ, особенно в тех случаях, где нет выраженных признаков наличия PVR.
-
Главными преимуществами витректомии являются предотвращение контрактуры стекловидного тела и устранение тракции макулы стекловидным телом. Вдобавок, многие специалисты считают, что удаление стекловидного тела увеличивает безопасность механических аспектов удаления мембраны.
-
Основными недостатками витректомии являются возможность возникновения катаракты и увеличение риска возникновения ятрогенных мелких разрывов сетчатки. Известно, что витректомия увеличивает риск возникновения катаракты. Механизмы этого процесса до конца не выяснены.
-
Исследования показали, что у пациентов, перенесших витректомию, риск возникновения катаракты увеличивается в 3 раза уже практически через полгода.
-
Витректомия обычно проводится стандартными 20-gauge системами, однако для оперативного лечения ЭММ хирурги также пользуются более мелкими витректомическими системами (напр., 23 gauge, 25 gauge). Эти системы являются трансконьюнктивными и позволяют создавать самозатягивающиеся разрезы. Осложнения появляются очень редко, после таких операций глаза быстро заживают одновременно с быстрым улучшением зрения.
· Удаление эпиретинальной мембраны
-
С тех пор как Макамер предложил концепцию удаления мембраны и провёл её в середине 1970-х, сама техника проведения операции и инструментарий претерпели некоторые изменения и улучшения.
-
Эта процедура состоит в том, чтобы, найдя внешний край мембраны, осторожно приподнять её над поверхностью сетчатки при помощи тонкого пинцета.
-
Мембрану следует приподнимать под углом, а не резко перпендикулярно, чтобы не потянуть вместе с ней находящуюся под ней сечатку, что может привести к разрывам.
-
Чарльз изобрел технику, при которой мембрану надрезают и приподнимают с середины кнаружи, в тех случаях, когда края мембраны трудно идентифицировать. Удаление производится движением пинцета по кругу, как это делается при капсулорексисе.
· Удаление внутренней пограничной мембраны (ВПМ)
-
В настоящее время ведутся споры относительно необходимости удаления ВПМ одновременно с ЭММ.
-
Для облегчения и улучшения процедуры удаления ВПМ и ЭММ в практике используются натуральные красители, такие как индоциан зеленый и трипановая синька.
-
Так же, как и в хирургическом лечении макулярного разрыва, использование индоцианиновой зелени имеет как приверженцев, так и противников из-за ее токсичности. Харитоглу и др. предполагают, что использование ИЦЗ при удалении ВПМ может иметь неблагоприятные последствия для функциональных результатов хирургического удаления ЭММ.
-
Хилленкамп и др. оценили предполагаемое влияние ИЦЗ на процесс удаления ЭММ. Их исследования показали, что у пациентов улучшалось зрение и макулярная морфология при использовании ИЦЗ или без него, что свидетельствует об отсутствии влияния токсичности ИЦЗ на процесс.
-
В то же время, Гарвег и др. предположили, что удаление ВПМ при помощи ИЦЗ может со временем вызвать осложнение в виде потери зрения в центральном зрительном поле, в отличие от использования трипанового синего. Их исследование показывает, что именно использование ИЦЗ, а не процесс одновременного удаления ВОМ при удалении ЭММ, может привести к неблагоприятным результатам.
· Лечение разрывов сетчатки
-
После удаления мембраны необходимо проверить сетчатку на наличие в ней разрывов как в области заднего полюса глазного яблока, так и на периферии глаза.
-
К каким бы методикам и ухищрениям ни прибегал хирург и как бы деликатно он ни удалял мембраны, результат его работы может нивелироваться возможным отслоением сетчатки из-за незамеченных вовремя разрывов.
-
Для лечения разрывов, не отягощенных скоплением субретинальной жидкости, применяется методика лазерной ретинопексии или криоретинопексии.
-
Наличие значительного количества субретинальной жидкости требует проведения внутреннего дренажа под давлением воздуха, ретинопексии или газовой тампонады.
Осложнения
· Во время операции
-
Наиболее часто встречающимися осложнениями во время проведения витректомии и удаления эпиретинальной мембраны являются внутриглазное кровотечение и возникновение или увеличение разрывов сетчатки.
-
После удаления мембраны с поверхности сетчатки можно наблюдать петехиальное кровоизлияние вдоль внутренней поверхности сетчатки, однако оно обычно проходит в течение нескольких дней после операции.
-
Более серьезное кровотечение может произойти, когда во время отсечения мембраны, сильно сросшейся с поверхностью сетчатки, повреждается находящийся в непосредственной близости к ней сосуд. Такое кровотечение можно остановить путем временного увеличения внутриглазного давления или путем прижигания задетого сосуда.
-
Возникновение разрывов сетчатки является самым серьезным осложнением, которое может произойти во время операции. Частота возникновения разрывов в области заднего полюса глазного яблока варьирует от 0 до 15 %, тогда как разрывы в области периферии возникают в 5-6 % случаев.
-
Осторожное деликатное проведение процедуры отсоединения мембраны вместе с тщательным осмотром сетчатки в области периферии могут гарантировать сведение к минимуму проблем в послеоперационном периоде, связанных с разрывами сетчатки.
· После операции
-
Наиболее часто встречающимся послеоперационным осложнением является ускорение процесса прогрессирования ядерного склероза хрусталика, которое может со временем развиваться у 75 % оперированных глаз.
-
После хирургического удаления ЭММ, как правило, в течение первых 2-х лет приходится проводить факоэмульсификацию катаракты.
-
Послеоперационное отслоение сетчатки может быть вызвано или незамеченным во время операции, или новым разрывом, который может образоваться вследствие контрактуры оставшейся передней части стекловидного тела. Такое отслоение случается в 3-6 % случаев и вызывает необходимость нового оперативного вмешательства, которое, однако, почти всегда удачно решает проблему.
-
Повторное возникновение ЭММ происходит в менее чем 5 % идиопатических случаев, однако риск ее возникновения увеличивается при отслоении сетчатки и при воспалительных процессах в глазу.
Прогноз
-
Теме изучения потенциальных преимуществ хирургического удаления ЭММ посвящено много исследований. Эти исследования изучают процент постоперационного улучшения зрения, а также улучшение субьективных ощущений путем анкетирования пациентов относительно качества их жизни после операции. Они также изучают другие факторы, позволяющие делать прогноз относительно улучшения зрения после операции.
-
Хирургическое удаление клинически серьезных ЭММ обычно приводит к улучшению зрения, а также улучшению внешнего биомикроскопического вида сетчатки. Исследования показали, что после операции 78-87 % пациентов с идиопатической эпимакулярной мембраной и 63-100 % пациентов с мембраной, образовавшейся вследствие отслоения сетчатки, получили улучшение зрения минимум на 2 строчки. Пациенты с более слабым зрением до операции показали более выраженное улучшение зрения (более 3-х строчек), однако в конечном итоге более высокое зрение демонстрировали те, у кого до операции оно было выше.
-
Широкомасштабные исследования показали, что хирургическое вмешательство больше всего помогает уменьшению симптомов искажения зрения, причем особенно хорошо его результаты сказываются при средней и большой степени искажений.
-
Однако, иногда искажения могут оставаться, несмотря на улучшения остроты зрения. Чаще всего это случается в случаях неполного удаления мембраны. С другой стороны, случается также, что при уменьшении симптомов искажения острота остается такой же, как и до операции. Чаще всего такое случается при старом макулярном отёке.
В последние годы проводятся исследования по интравитреальному применению окулоплазмина с целью лисиза эпиретинальных мембран. Препарат проходит заключительные этапы клинической апробации.







Коментарі
Завантаження...