Прогнозирование эктазии роговицы после применения LASIK
Інші публікації цього автора
Биндер Перри С. – доктор медицины
Інші публікації цього автора

Автор изображения: Anatoly Chexav.
Возможно, самой большой проблемой, с которой постоянно сталкиваются хирурги, область профессиональных интересов которых включает различные методики лечения аномалий рефракции, является выявление пациентов, которые подвержены риску развития эктазии после применения коррекции зрения при помощи эксимерного лазера (LASIK).
Из различных послеоперационных осложнений, связанных с применением хирургии при лечении роговицы (кератотомии), эктазия представляется самым очевидным видом осложнений, которое можно предотвратить с помощью предварительного обследования. Однако в поисках факторов риска возникновения послеоперационных патологий, мы, рефракционные хирурги, всё ещё не обладаем достаточными знаниями в области этиологии эктазии. Ученые-исследователи пытаются уменьшить процент возникновения эктазии путем разработки систем количественных показателей, которые позволяют определить степень риска возникновения осложнений у конкретного пациента. В этой статье дается описание эволюции системы определения фактора риска возникновения эктазии и высказываются мнения относительно того, как можно улучшить возможность выявления эктазии у пациентов с риском развития послеоперационных осложнений, сосредоточившись в большей степени на рельефности роговицы, а не на ее плотности.
Эктазия и интернет
В первых опубликованных сообщениях относительно связи между коррекцией зрения при помощи эксимерного лазера LASIK и эктазией основное внимание было уделено двум факторам возможного риска осложнений:
1) изменения роговой оболочки у пациентов с задним кератоконусом (form fruste);
2) глубокая абляция, когда после проведенного лечения слой стромы роговицы становится очень тонким 1-3.
До 2000 года, анализ интернет форумов показал, что хирурги, хотя и были осведомлены о природе эктазии, всё же недостаточно глубоко представляли себе этиологию эктазии и связанные с нею факторы риска.
В мае 2001 года, Р. Дойл Штультинг, доктор медицины, профессор офтальмологии в Центре лечения глаз Эмори в Атланте, выступая в рамках дискуссионной группы в Интернете, выдвинул гипотезу, в которой говорилось о том, что наличие form fruste является значительным фактором риска для возникновения послеоперационной эктазии. Его комментарий основывался на обследованиях девяти пациентов с субклиническим кератоконусом, который перешел в эктазию после LASIK вмешательства.
Однако, он отметил, что данных, позволяющих утверждать, что эти заболеваниями связаны друг с другом, недостаточно. Например, он не располагал статистическими данными, показывающими процентное соотношение пациентов, которые имели стабильные результаты после проведения лазерной коррекции на роговице с form frusta.
В своей первой статье доктор Штультингом подтвердил, что пациенты с наличием form frusta имели повышенный риск развития эктазии после применения LASIK 4.
Система оценок факторов риска возникновения эктазии
К 2008 году, доктор Дж. Брэдли Рэндлмен, доктор Р. Дойл Штультинг и их коллеги из Центра лечения глаз Эмори собрали достаточно материала, чтобы опубликовать данные относительно системы оценок факторов риска развития эктазии 5 (табл. 1 и 2).
ТАБЛИЦА 1
|
СИСТЕМА ОЦЕНОК ФАКТОРОВ РИСКА ВОЗНИКНОВЕНИЯ ЭКТАЗИИ |
|||
|
Факторы риска в баллах |
Категория риска |
Рекомендации |
Комментарии |
|
0-2 |
Низкий уровень риска |
Безопасное проведение ЛАСИК либо ЛАСЕК |
Без комментариев |
|
3 |
Средний уровень риска |
Предостережение: пациент должен быть информирован о возможности развития эктазии.
|
При принятии решения следует учесть стабильность топографии роговицы, уровень астигматизма и ассиметрию (!) роговицы, учесть семейный анамнез с учётом наследственности
|
|
4 |
Высокий уровень риска |
Не применять лазерную коррекцию |
Без комментариев |
|
Источник: Рэндлмен и др.5 |
|||
ТАБЛИЦА 2
|
КАТЕГОРИИ ФАКТОРА РИСКА ВОЗНИКНОВЕНИЯ ЭКТАЗИИ |
|||||
|
|
Баллы Баллы |
||||
|
Параметр |
44 |
3 |
2 |
1 |
0 |
|
Рельефность
|
Коническая form fruste а |
Более выраженная кривизна роговицы в нижнем отделе, ассиметрия оси астигматизма |
|
асимметрия осей астигматизма |
Норма |
|
Остаточный слой стромы в микронах (µm) мкм. |
менее 450 |
240 - 259 |
260 - 279 |
280 - 299 |
Более 300 |
|
возраст |
|
18 - 21 |
22 - 25 |
26 - 29 |
Более 30 |
|
Толщина исходной роговицы(µm) |
Менее, чем 450 |
450 - 480 |
481 - 510 |
|
Более 510 |
|
Сфероэквивалент рефракции (D) |
Более 14.00 |
-12.00 - 14.00 |
-10.00 -12.00 |
-8.00 -10.00 |
-8.00 или менее |
|
Источник: Рэндлман и др. |
|
||||
В дополнение к предоставлению основных идей относительно факторов, способствующих развитию эктазии, Рэндлман и др. обнаружили, что среднее время развития болезни составило 12 месяцев, и что в 90% описанных случаев эктазия проявлялась до 36 месяцев после операции. Однако, авторы указали, что для более глубокой оценки критериев, которые используются данной системой для определения риска эктазии, необходимо ее дальнейшие усовершенствование.
Потенциально сопутствующие факторы.
Суббоумэновый кератомилёз и фемтосекундный лазер.
95% случаев лазерной коррекции, которые использованы Рэндлменом и др. для разработки системы оценок факторов риска возникновения эктазии, были произведены до 2003 года.
С тех пор начали применять методики формирования очень тонких клапанов.
Оказывается, более тонкие клапаны являются биомеханически более стабильными, чем используемый при традиционной лазерной коррекции зрения 6,7. Так как на сегодняшний день зарегистрировано лишь несколько случаев эктазии при применении лепто-ЛАСИК и Intralase FS, остается неясным, станет ли система оценки факторов риска развития эктазии эффективным инструментом для оценки пациентов, планируемых для лазерной коррекции с применением этих методик.
Рельеф роговицы
В соответствии с системой оценок факторов риска развития эктазии, 25-летний пациент, у которого центральные размеры роговицы 510 микрон (мкм) имеет повышенный риск развития эктазии после применения LASIK, даже при нормальном рельефе роговицы.
По нашему мнению, необходима дальнейшая работа для определения того, какое влияние оказывают другие параметры на риск возникновения эктазии у пациентов, у которых нет рельефной аномалии роговицы глаза.
|
Толщина центрального слоя роговицы |
|
Хотя система оценок факторов риска развития эктазии приписывает большое значение толщине центральной роговицы, исследователи в Центре лечения глаз Эмори в Атланте не готовы однозначно заявить о том, что независимым фактором риска возникновения эктазии является толщина центральной роговицы. По системе, 2 балла дается глазам с толщиной центральной роговицы между 510 и 481 мкм, 3 балла – от 480 до 451 мкм, и 4 балла, если толщина центральной роговицы тоньше, чем 450 мкм. Та же система также показывает, что толщина центральной роговицы, превышающая 481 мкм, не означает наличие повышенного риска возникновения эктазии при нормальной рельефности роговицы глаза. При анализе данных на основе пошаговой регрессии, Рэндлменом и др. также отмечено, что «ни предоперационная толщина роговицы (Р = 0,1), ни предоперационная рефракция (Р = 0,3) не являлись существенным предиктором эктазии» 1. В то же время, они пришли к выводу, что «рельеф (профиль) роговицы, возраст и толщина остаточного стромального слоя остаются значительными факторами риска.1 1. Randleman JB, Woodward M, Lynn MJ, et al. Risk assessment for ectasia after corneal refractive surgery. Ophthalmology. 2008;115:37-50. |
|
Изучение конкретного клинического примера: |
|
Уильям Б. Трэтлер, доктор медицины В 2006 году я описал историю болезни двух пациентов с нормальной предоперационной топографией, у которых развилась эктазия после применения LASIK потому, что толщина клапана у них был значительно толще, чем предполагалось. Одним хирургом были выполнены обе процедуры в Лондоне с разницей во времени в одну неделю 1. Перед операцией, у первого пациента толщина центральной зоны роговицы правого глаза составляла 510 микрон, а левого – 515 микрон (рис. 1 и 2). Так как хирург не сделал внутриоперационного измерения толщины клапанов, он не знал, что случайно сделал их толще предполагаемых 160 мкм. Послеоперационное исследование с применением высокочастотного ультразвукового сканера Артемида (Artemis) (Ultralink LLC, Санкт-Петербург, штат Флорида) показало, что у обоих пациентов остаточный слой стромы был тоньше 200 мкм. Естественно, толщина роговицы является важным фактором риска возникновения эктазии и у тонкой роговицы риск возникновения эктазии после применения LASIK намного выше. Однако, настоящим фактором риска в этих двух случаях было то, что толщина клапана оказалась намного больше расчётной, что, естественно, критически уменьшило толщину остаточной стромы. Применения интраоперационной пахиметрии, как показывают эти случаи, очень важно, особенно в случаях, где толщина клапана может стать критичной для возникновения риска эктазии. 1. Trattler W. Ectasia: double trouble in the LASIK suite. Paper presented at: The ASCRS Summer Refractive Congress; August 10, 2006; Boston, MA. 1 Трэтлер У. Эктазия: LASIK: возможные осложнения при применении коррекции зрения при помощи эксимерного лазера. Доклад представлен на конгрессе ученых ASCRS Summer Refractive Congress 10 августа 2009 года г. Бостон, штат Массачусетс.1
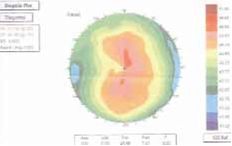
Рисунок 1. Мужчина, 42 года, предоперационная топография была в норме. Развитие эктазии левого глаза через месяц после LASIK. Перед операцией толщина слоя роговицы составила 510 мкм, рефракционные показатели - 2,50 -0,50 x 90.
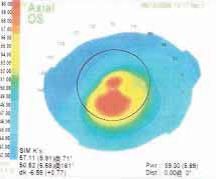
Рисунок 2. Послеоперационная топография и пахиметрия показали, что у пациента эктазия вызвана тем, что клапан был значительно толще, чем предполагалось (260 относительно 160 мкм), а остаточный слой стромы слишком тонким (149 мкм). |
Предоперационная пахиметрия
Мысль о том, что пациенты, у которых слой роговицы тонкий, но другие факторы риска возникновения эктазии отсутствуют, имеют повышенный риск развития осложнений и, следовательно, должны избежать LASIK процедуры, не находит подтверждения в литературе, рецензируемой специалистами в данной области 10.
Это также опровергается тремя исследованиями, с помощью которых не удалось определить связь между нижним уровнем толщины центральной роговицы как причины возникновения эктазии 11-13.
(CCT as an Independent Risk Factor for a description of how the Ectasia Risk Factor Score System uses CCT to screen patients for LASIK)
Кроме того, ретроспективный обзор данных относительно эктазии, проведенный доктором Trattler (2008) показал, что только на 10 из 94 глаз с предоперационной толщиной центральной роговицы 500 мкм или менее, развилась эктазия послеLASIK 14.
У 8 из 10 пациентов, нуждающихся в коррекции зрения, также наблюдались аномалии рельефа роговицы.
Единственным примером возникновения эктазии глаза был случай у пациента с миопией -9.0Д и с тонкой роговицей до операции (лазерная коррекция была выполнена лишь через неделю, после прекращения использования жёстких газопроницаемых контактных линз).
Интуитивно, можно было бы предположить, что более тонкий слой роговицы изначально слабее, чем более толстый, однако эта взаимосвязь не доказана. В литературе, рецензируемой специалистами в данной области, не описан повышенный риск возникновения кератоконуса в группах населения, где в среднем роговица тоньше, чем обычно (т.е. у афроамериканцев).
Интраоперационная пахиметрия
Когда исследователи в Центре лечения глаз Emory разрабатывали систему оценок факторов риска возникновения эктазии, только в 12% всех случаев была проведена интраоперационная пахиметрия. Поэтому их результаты нельзя считать абсолютно точными.
Если в проанализированные Рэндлменом данные вошли пациенты с чрезмерно толстым клапаном и, следовательно, непредвиденно тонким остаточным слоем стромы роговицы, то их предоперационные характеристики не могут быть надежными индикаторами риска возникновения эктазии (см. клинический пример).
Мы знаем, что с возрастом роговица становится более жёсткой. Молодой человек с тонкой роговицей будет подвержен более высокому риску развития эктазии после LASIK, если его клапан толще, чем ожидалось, по сравнению с человеком более старшим, чья более жесткая роговица потенциально обеспечивает биомеханическую стабильность в большей степени, даже при наличии более тонкого остаточного слоя стромы.
Дальнейшее развитие системы оценки рисков развития эктазии:
Внедрение системы оценок факторов риска возникновения эктазии является важным шагом в направлении расширения знаний рефракционных хирургов об эктазии, но эффективность системы должна совершенствоваться.
Из всех индикаторов риска, связанных с развитием эктазии после применения коррекции зрения с помощью эксимерного лазера (LASIK), наиболее последовательно просматриваются аномалии рельефности роговицы.
Приведенные выше сравнения показали, что в 72% случаев возникновения эктазии значительное место имело предоперационные аномалии рельефности роговицы, что позволяет отнести таких пациентов к группе умеренного или высокого риска, независимо от других предоперационных данных 15.
В противоположность этому, небольшой процент пациентов в том же исследовании (8,8% пациентов моложе 30 лет, 5,1% с толщиной центральной роговицы менее чем 481 мкм и 13,3% близорукости до операции более чем -14,00 диоптрий) имели показатели в баллах, указывающие на умеренный или высокий риск возникновения эктазии, однако эктазия не развилась
Эти результаты показывают, что топография роговицы может более полно прогнозировать возникновение эктазии, чем многие из критериев, используемые в настоящее время для определения факторов риска ее появления.
Если это так, то топография должна играть более важную роль в системе оценок факторов риска возникновения эктазии для отбора пациентов для применения коррекции зрения с помощью эксимерного лазера (LASIK).
ЗАКЛЮЧЕНИЕ
Разрабатывая стратегии предотвращения возникновения эктазии, мы, рефракционные хирурги, должны сосредоточиться на улучшении наших возможностей правильно диагностировать рельефность роговицы.
Изучение модели роговицы стало стандартной частью предварительных сбора и оценки данных до назначения LASIK. Тем не менее, мы можем упускаем какие-то важные путеводные нити, которые могут помочь нам найти решение того, как определить пациентов с риском возникновения эктазии.
Дополнительные исследования могут также помочь нам определить важные детали топографии глаз от нормального состояния до находящихся на грани, и, тем самым, улучшить точность наших предиктивных моделей.
 Перри С. Биндер, доктор медицины, практика в Институте зрения Гордона Байндера в Сан-Диего. Консультант в Advanced Medical Optics, Inc. Контактные данные: (858) 455-6800; [email protected].
Перри С. Биндер, доктор медицины, практика в Институте зрения Гордона Байндера в Сан-Диего. Консультант в Advanced Medical Optics, Inc. Контактные данные: (858) 455-6800; [email protected].
 Уильям Б. Трэтлер, доктор медицины, руководитель программы по исследованию роговицы в Центре глазных заболеваний в Майами. Внештатный старший преподаватель офтальмологии в Глазном институте Баском Палмера в Майами. Ученый, стипендиат, консультант, член Advanced Medical Optics, Inc. Контактные данные: (305) 598-2020; [email protected].
Уильям Б. Трэтлер, доктор медицины, руководитель программы по исследованию роговицы в Центре глазных заболеваний в Майами. Внештатный старший преподаватель офтальмологии в Глазном институте Баском Палмера в Майами. Ученый, стипендиат, консультант, член Advanced Medical Optics, Inc. Контактные данные: (305) 598-2020; [email protected].
1. Seiler T, Quurke AW. Iatrogenic keratectasia after LASIK in a case of forme fruste keratoconus.
J Cataract Refract Surg. 1998; 24(7):1007-1009.
2. Geggel HS, Talley AR. Delayed onset keratectasia following laser in situ keratomileusis. J
Cataract Refract Surg. 1999;25(4):582-586.
3. Amoils SP, Deist MB, Gous P, Amoils PM. Iatrogenic keratectasia after laser in situ keratomileusis
for less than -4.0 to -7.0 diopters of myopia. J Cataract Refract Surg.
2000;26(7):967-977.
4. Randleman JB, Russell B, Ward MA, et al. Risk factors and prognosis for corneal ectasia
after LASIK. Ophthalmology. 2003;110(2):267-275.
5. Randleman JB, Woodward M, Lynn MJ, et al. Risk assessment for ectasia after corneal
refractive surgery. Ophthalmology. 2008;115:37-50.
6. Durrie DS, Slade SG, Marshall J. Wavefront-guided excimer laser ablation using photorefractive
keratectomy and sub-Bowman’s keratomileusis: a contralateral eye study. J Refract
Surg. 2008;24(1):S77-S84.
7. Dawson DG, Grossniklaus HE, McCarey BE, Edelhauser HF. Biomechanical and wound
healing characteristics of corneas after excimer laser keratorefractive surgery: is there a difference
between advanced surface ablation and sub-Bowman’s keratomileusis? J Refract
Surg. 2008;24(1):S90-S96.
8. Wachler BB, Trattler W. Ectasia following LASIK with the flap created by a femtosecond
laser. Paper presented at: The AAO Annual Meeting; November 12, 2007; New Orleans, LA.
9. Binder P. Identifying risk factors for ectasia: a practical approach. Paper presented at: The
2008 Symposium on Cataract, IOL and Refractive Surgery; April 8, 2008; Chicago, IL.
10. Nordan L. Is corneal thickness a risk factor for post-LASIK ectasia? Cataract and
Refractive Surgery Today. 2007;7:9:58-64.
11. Binder PS. Analysis of ectasia after laser in situ keratomileusis: risk factors. J Cataract
Refract Surg. 2007;33(9):1530-1538.
12. Caster AI, Friess DW, Potvin RJ. Absence of keratectasia after LASIK in eyes with preoperative
central corneal thickness of 450 to 500 microns. J Refract Surg. 2007;23(8):782-788.
13. Kymionis GD, Bouzoukis D, Diakonis V, et al. Long-term results of thin corneas after
refractive laser surgery. Am J Ophthalmol. 2007;144(2):181-185.
14. Trattler W. Why thin corneas do not predict ectasia risk. Paper presented at: The Seventh
International Congress on Surface Ablation and SBK; April 26, 2008; Fort Lauderdale, FL.
15. Flanagan GW, Binder PS. Precision of flap measurements for laser in situ keratomileusis
in 4,429 eyes. J Refract Surg. 2003;19:113-123.
16. Randleman JB, Trattler WB, Stulting RD. Validation of the Ectasia Risk Score System for
preoperative laser in situ keratomileusis screening. Am J Ophthalmol. 2008;145(5):813-818.







Коментарі
Завантаження...