Диабетический макулярный отёк. Современное состояние вопроса
Інші публікації цього автора

Источник изображения: sfw.so.
По официальным данным Всемирной организации здравоохранения (ВОЗ) 3% населения земного шара страдает сахарным диабетом. Ежегодно регистрируется более 600 тысяч вновь выявленных случаев заболевания и каждые 15 лет количество больных диабетом удваивается. Всего в современном мире насчитывается 150 миллионов больных сахарным диабетом, а в 2025 году ожидается около 300 миллионов. В 2014 году зафиксировано 3 миллиона пациентов с СД в Великобритании, что составляет 4,6% всего населения UK.
Под диабетическим макулярным отёком имеют в виду утолщение сетчатки в пределах 1 диаметра диска зрительного нерва от центра макулы.
Основными факторами риска диабетического макулярного отёка (ДМО) являются:
-
Длительность заболевания.
-
Гипергликемия. Если глюкоза крови 11 ммоль/литр, то риск прогрессирования ДМО в 3,6 раз выше, чем при 7.8 ммоль/литр. Более достоверную информацию о гликемии за последние 3 месяца покажет индекс гликозилированного гемоглобина, при 8.4% – риск прогрессирования ДР минимален, выше 10% – риск очень высокий.
-
Методика системного лечения. Доказано, что снижать уровень глюкозы крови необходимо постепенно, плавно, со скоростью не более 2% (по индексу гликозилированного гемоглобина) за 6 месяцев.
-
Отсутствие или наличие диабетической нефропатии. При микроальбуминурии риск развития ДМО повышается относительно, при макроальбуминурии – высокий риск стремительного развития ДМО.
-
Артериальная гипертензия, особенно уровень диастолического АД.
-
Уровень холестерина, ЛПНП, триглицеридов. Мультицентровое исследование FIELD в 2005 году доказало высокую эффективность фенофибрата (на 41%) в эффективности профилактики развития ДМО. Современный препарат фенофибрат – «Трайкор».
Существует множество классификаций диабетического макулярного отека. Мы используем классификацию, принятую на всеукраинской конференции офтальмологов в НИИ Глазных болезней им. В.П. Филатова в Одессе, 2010 г. На наш взгляд, очень важно выделять такую форму отека, как Клинически значимый макулярный отёк, так как «пропустить» такое состояние, при котором у пациента высокое зрение и лазерное лечение высокоэффективно, недопустимо. Также, важно знать критерии различных форм отека.
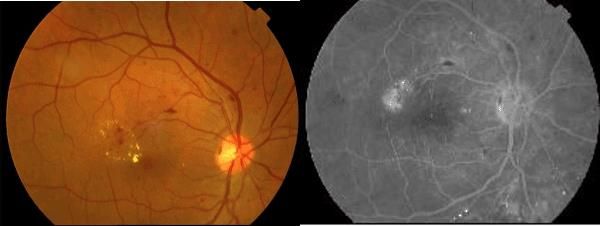
Диагностика ДМО основывается как на данных общего офтальмологического исследования, так и профильных инструментальных методов. «Золотым стандартом» диагностики ДМО являются Флюоресцентная ангиография сетчатки (ФАГ) и Оптическая когерентная томография (ОКТ). Именно ФАГ-исследование позволит выявить «текущие» микроаневризмы, участки неоваскуляризации, зоны ишемии, оценить площадь отека. ОКТ-исследование является не конкурирующим, а дополняющим ФАГ, именно благодаря ему мы определяем высоту отека, что чрезвычайно важно для выбора метода лечения данного пациента.
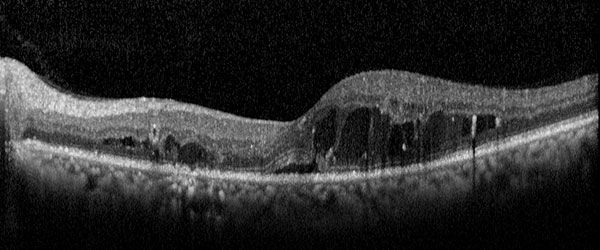
ОКТ позволяет отслеживать динамику высоты и конфигурации ДМО, позволяет увидеть тракционный синдром в макуле. Очень наглядны сравнительные снимки «comparаtion» идентичных срезов в динамике. Исследование не инвазивно, быстрое и легко переносится пациентами.
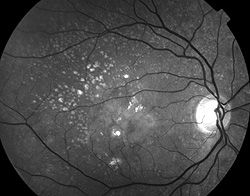
Фоторегистрация всех пациентов с ДМО обязательна. Также, желательно выполнить центральную статическую квантитативную периметрию по программе «макула», в 30 градусах от точки фиксации.
Лечение ДМО.
Early Treatment Diabetic Retinopathy Study (1979-1990 гг.) – многоцентровое исследование, которое установило, что панретинальная лазеркоагуляция снижает риск развития пролиферативной Д. Р. > чем на 50%. Фокальная лазеркоагуляция в макулярной зоне снижает риск умеренной утраты зрения при ДМО на 50%. Также были утверждены протоколы ЛК-решетки в макулярной области. В течении последующих десятилетий протоколы ЛК-решетки по ETDRS модифицировались и смещались в сторону более мягкого и щадящего воздействия на сетчатку. Однако, и сейчас, в 21 веке, методика по ETDRS не утратила свою актуальность при диффузных, средних по высоте отеках в макуле.
Революционным методом в лечении ДМО стало введение в стекловидное тело ингибиторов сосудистого фактора роста, анти-VEGF-терапия. Первые инъекции бевацизумаба (авастин) были выполнены в 2005 году. Эффективность авастина в лечении ДМО была доказана в многоцентровых исследованиях BOLT, PACORES и других. Поскольку препарат использовался «Off-label», скоро на рынке появился оригинальный анти-VEGF- препарат для интравитреальных инъекций – Луцентис, действующее вещество – ранибизумаб (Lucentis, Genentech).
Препарат официально разрешён к использованию при ДМО, в Украине – с 2011 года. Ранибизумаб – фрагмент рекомбинантного гуманизированного моноклонального антитела против человеческого сосудистого эндотелиального фактора роста А (VEGF-A). Эффективность препарата была доказана мультицентровыми двойными слепыми плацебо контролируемыми исследованиями RESTORE, RESOLVE, READ-2, DRCR.net, RISE, RIDE. Была доказана эффективность дозы 0.5 мг препарата, вводимой в стекловидное тело. Лечение проводится ежемесячно и длится до достижения максимальной остроты зрения, то есть острота зрения пациента должна быть стабильной на протяжении 3 последовательных ежемесячных обследований зрения, которые выполняют в ходе терапии ранибизумабом. В случае отсутствия восстановления остроты зрения после курса лечения, который состоит из 3 инъекций, лечение продолжать не рекомендуется.
После этого проводят ежемесячный контроль остроты зрения пациентов.
Терапию возобновляют при выявлении потери остроты зрения, обусловленной ДМО. Ежемесячные инъекции проводят до стабилизации остроты зрения на 3 последовательных ежемесячных обследованиях зрения (что означает введение по меньшей мере 2 инъекций). Интервал между 2 введениями препарата должен составлять не менее 1 мес. На протяжении одного года в среднем по статистике выполняется 7 инъекций в один глаз.
Новый анти-VEGF-препарат «АЙЛИЯ», действующее вещество афлиберсепт (EYELEA, Regeneron Theraputics) также доказал свою эффективность в лечении ДМО в многоцентровом исследовании DA VINCI,VISTA и VIVID. Через 12 месяцев наблюдения было зафиксировано улучшение остроты зрения на 10 и более букв у пациентов, получавших афлиберсепт. Данный препарат действует как растворимый рецептор-ловушка, который связывает VEGF-А и плацентарный фактор роста (PlGF). Препарат вводится в дозе 2 мг каждые 4 недели трижды, затем – по необходимости.
В исследованиях DRCR.net и DA VINCI было доказано, что наиболее эффективным методом в лечении высокого ДМО (свыше 400 мкм) оказалось комбинированное лечение: в начале интравитреальное введение анти-VEGF-препарата, затем выполнение фокальной ЛК-решетки. Многие исследователи отмечают быстрый, но транзиторный эффект анти-VEGF-препаратов, лазер же оказывает свой положительный эффект медленно, но продолжительно. Кроме того, при часто используемых инъекциях возрастает кумулятивный эффект возможного эндофтальмита.
В перечисленных выше мультицентровых исследованиях лазер выполнялся достаточно агрессивно, по методике ETDRS. В настоящее время есть возможность использовать щадящий микроимпульсный лазер в макуле, а также модифицированную «мягкую» ЛК-решетку. Доктор Lavinsky в своих работах доказал высокую эффективность более плотной (безпрерывной) модификации микроимпульсной ЛК решетки.
В клинике АЙЛАЗ мы используем индивидуальный подход к лечению ДМО.
Начиная лечение ДМО, доктор должен выяснить для себя ряд вопросов: фокальный это отек или диффузный, есть «текущие» микроаневризмы или нет, острый отек или хронический, сочетается с пролиферативной ДР или нет. При плоском фокальном отеке, КЗМО, с высотой отека до 300 микрон мы применяем микроимпульсную лазеркоагуляцию. Если отек хронический, перед лазерным лечением проводим субтеноновое введение «кеналога» - 40 мг от 1 до 2 инъекций 1 раз в месяц под контролем ОКТ.
Данный вид терапии таких ДМО был впервые применён в Украине профессором Пасечниковой Н.В. с соавторами, также нашёл широкое применение в Японии, а именно в работах профессора Toshinori Murata, MD, PhD Shinshu Universiti in Japan. При диффузном ДМО до 400 микрон, неишемического типа, мы также начинаем с субтенонового введения «кеналога» 40 мг, затем отсрочено на протяжении 3 недель выполняется фокальная модифицированная ЛК-решетка. Методика фокальной «микрорешетки» при диабетическом макулярном отеке, предполагает ожоговое повреждение пигментного эпителия сетчатки под или в непосредственной близости от источников транссудации («текущих» микроаневризм и ИРМА), без фокального облучения последних, обладает высокой клинической эффективностью при фокальном типе ДМ.
При диффузном отеке лазерный коагулят может наноситься и прицельно на «текущие» микроаневризмы, так как было описано в первых протоколах ETDRS. При наличии диабетической макулопатии субтотальная панретинальная коагуляция с облучением в макуле обеспечивает более высокую частоту регресса диффузного и смешанного макулярного отёка в отдалённые сроки, а также уменьшает негативное влияние гипертонии по сравнению с макулярной коагуляцией без применения ПРЛК.
При диффузном отеке свыше 400 мкм или кистовидном ДМО мы используем интравитреальное введение анти-VEGF-препарата. Данный подход, основывающийся на высоте отека свыше 400 мкм, был подтвержден Институтом глазных болезней Великобритании (NICE), статьями в Американском Офтальмологическом журнале. Дискутабельным остаётся вопрос о количестве инъекций. Мы начинаем с 2 инъекций 1 раз в месяц. Через 1 месяц после второй инъекции – выполняем топографически-ориентированную ЛК-решетку – методика выполнения фокальной лазеркоагуляции в макуле с предварительно проведенным анализом «точек просачивания» флюоресцеина и данными ОКТ, с возможностью просмотра снимков ФАГ-исследования по монитору во время сеанса лазеркоагуляции. Исследование READ-2 доказало, что выполненная ЛК-решетка в комбинации с применением анти-VEGF-препарата, позволяет в последующем снизить количество интравитреальных инъекций данных препаратов.
В случае хронического рефрактерного ДМО на псевдофакическом глазу (учитывая и резистентность к анти-VEGF препаратам) мы применяем интравитреальное введение очищенного триамциналона ацетонида (40 мг) или импланта дексаметазона «Ozurdex». Данный препарат может вводиться по показаниям повторно, при ДМО – через 4-5 месяцев. Толщина сетчатки в среднем снижается на 110 мкм. Корригируемая острота зрения повышалась на 10 и более букв у 33% пациентов. По данным производителя 0.7% пациентов требовалось лазерное или хирургическое лечение офтальмогипертензии. У 25% повышение ВГД купируется глазными каплями, а на 90 день после инъекции ВГД нормализуется самостоятельно.
При осложнённом макулярном отёке с витрео-макулярным тракционным синдромом лазерное и анти-VEGF терапия неэффективны, необходима консультация витрео-ретинального хирурга с решением вопроса о проведении закрытой витрэктомии с удалением заднего гиалоида и ИЛМ.
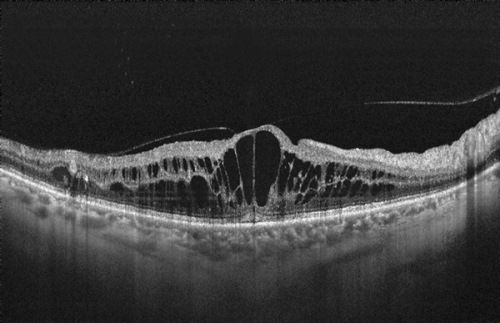
В настоящее время появился ряд работ, свидетельствующих о хороших и стабильных результатах витрэктомии. После витрэктомии толщина макулы уменьшается в среднем вдвое. Острота зрения улучшается в половине случаев более чем на 10 знаков.
Мы применяем витрэктомию в случаях рефрактерного отёка макулы, отсутствия эффекта от интравитреального введения анти-VEGF препаратов и тракционном синдроме.
В настоящее время ведутся исследования по применению Окриплазмина (Ocriplazmin, JETREA) в лечении некоторых тракционных ДМО. В состав данного препарата входят протеазы, которые производят дозозависимую деградацию гликопротеинов, ведущее к фармакологической сепарации задних слоев стекловидного тела и заднего гиалоида от ИЛМ.







Коментарі
Завантаження...