Діагностика та лікування оклюзії центральної вени сітківки
Інші публікації цього автора

Діагностика та лікування оклюзії центральної вени сітківки
Частота розповсюдження оклюзії вени сітківки (ОВС) становить 0,5%, що робить її другим найбільш поширеним захворюванням судин сітківки після діабетичної ретинопатії. 1 ОВС класифікується відповідно до анатомічного рівня оклюзії, та включає основні 3 типи:
-
оклюзія центральної вени сітківки (ОЦВС) ‒ оклюзія центральної вени сітківки на рівні або позаду решітчастої пластинки (рис. 1);
-
оклюзія геміретинальної вени (ОГРВ) ‒ оклюзія на диску, включаючи верхню або нижню частину сітківки;
-
оклюзія гілки вени сітківки (ОГВС) ‒ оклюзія гілки вени, як правило, в місці артеріовенозного перетину; вважається, що воно спричинене компресією верхньої атеросклеротичної артеріоли.
Ця стаття буде зосереджена на діагностиці та лікуванні першого варіанту: оклюзії центральної вени сітківки.
Чинники ризику
Системні розлади. Системні чинники ризику ОЦВС включають похилий вік, цукровий діабет і гіпертонію. У деяких випадках гіперкоагулюючі стани, включаючи гіпергомоцистеїнемію та Лейденівську мутацію чинника V, або локальні судинні чинники, такі як васкуліт, також пов'язані з підвищеним ризиком розвитку ОЦВС. У літературі також існують повідомлення про багато інших системних станів, можливо, пов'язаних з розвитком ОЦВС.
Чинники ризику з боку очей. Відкритокутова глаукома є основним чинником ризику розвитку ОЦВС.
Крім того, особи з ОЦВС на 1 оці мають більш високий ризик розвитку ОЦВС на іншому оці. 2 У дослідженні оклюзії центральної вени сітківки (CVOS) 4% пацієнтів мали двосторонню ОЦВС на момент включення в дослідження, а ще 5% мали докази попереднього ОЦВС на парному оці на початковому рівні. У решти пацієнтів у 1,4% розвинувся ОЦВС на парному оці протягом 3 років спостереження.
Інші чинники ризику, пов'язані з очима, включають ретробульбарну зовнішню компресію центральної вени сітківки, як це відбувається при ендокринній орбітопатії, або компресії інтраорбітальними обємними новоутвореннями.
Клінічні прояви
Пацієнти з ОЦВС зазвичай мають в анамнезі односторонню гостру безболісну втрату зору. Порушення зору може бути серйозним ‒ від 0,5 до нижчого, ніж 0,1. В ураженому оці може бути наявний відносний аферентний дефект зіниць.
Вигляд очного дна. При розширеному огляді очного дна виявляється односторонній набряк диска з перипапілярними внутрішньоретинальними крововиливами, розширеними звивистими венами та внутрішньоретинальними точковими, плямистими і схожими на язики полум'я крововиливами в усіх квадрантах, що призводить до класичного вигляду очного дна ‒ симптом «розчавленого помідора» (рис. 1). Макула може бути набряклою.
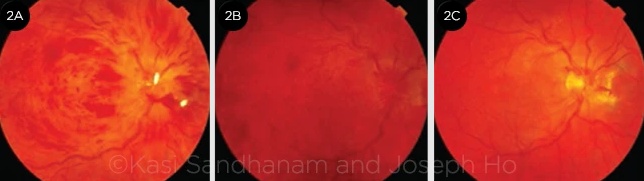
У менш важких випадках набряк диска може бути відсутнім. У підгострих або пізніх проявах, при яких набряк диска пройшов (з або без утворення колатеральної судини), полум'єподібні крововиливи зникають перші, залишаючи більш глибокі крапчасті/плямисті крововиливи, що важко відрізнити від важкої мікроангіопатичної ретинопатії, такої як діабетична ретинопатія (рис. 2). Флуоресцентна ангіографія (ФА) може допомогти підтвердити діагноз ОЦВС.
Інші ключові аспекти. В рамках обстеження клініцист повинен відзначити внутрішньоочний тиск і співвідношення екскавації до диска, що може свідчити про супутню глаукому, а також про будь-які її наслідки, такі як рубеоз райдужки. Гоніоскопічне обстеження без розширення зіниць важливе для виключення неоваскуляризації кутів передньої камери.
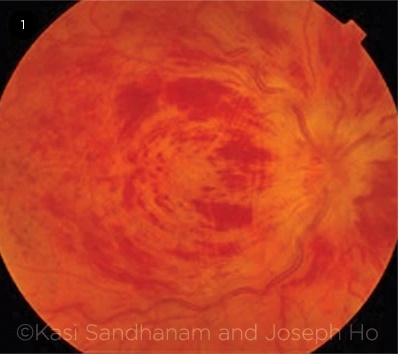
ГОСТРА ОЦВС. Класичний вигляд очного дна ‒ симптом «розчавленого помідора» у пацієнта з гострою формою оклюзії центральної вени сітківки правого ока.
Види ОЦВС
Клінічно ОЦВС можна розділити на 2 основні підтипи: ішемічна та неішемічна.
Ішемічна. Дослідження оклюзії центральної вени сітківки (CVOS) визначили ішемічну ОЦВС як наявність більш ніж 10 ділянок розміром диска зорового нерва капілярної неперфузії на 7-польовій флюоресцентній ангіографії очного дна (хоча дослідники переоцінюють це визначення з огляду на останні досягнення широкопольової ангіографії).
Ішемічна ОЦВС може бути ідентифікована за такими ознаками:
-
низька гострота зору (> 90% мали ГЗ <0,1);
-
наявність відносного аферентного дефекту зіниць в ураженому оці;
-
наявність великих темних, глибоких інтраретинальних крововиливів;
-
наявність множинних ватних плям;
-
більше 10 ділянок ДЗН капілярної неперфузії сітківки на 7-польовій ФА;
-
зменшена амплітуда b-хвилі, зменшення співвідношення b:а, та тривалий неявний час b-хвилі на електроретинографії.
При ішемічній ОЦВС гострота зору залишається поганою, часто знижується з часом. Причини втрати зору включають хронічний макулярний набряк, ішемію макули, периферичну/глобальну ішемію із вторинним крововиливом у склоподібне тіло, та неоваскулярну глаукому.
Приблизно у 23% очей з ішемічною ОЦВС розвивається неоваскуляризація райдужки протягом 15 місяців; у CVOS у 44% очей із зором, нижчим за 0,1, згодом розвинулася неоваскуляризація райдужки. 2 У деяких пацієнтів може розвинутися неоваскуляризація сітківки.
Неішемічна. У CVOS 34% очей, що спочатку мали неішемічну ОЦВС, зазнали перехід в ішемічний перфузійний статус протягом 3 років 2 ; перехід супроводжується швидким погіршенням зору в ураженому оці. Таким чином, раптове зниження гостроти зору у пацієнта з наявною неішемічною ОЦВС повинно вимагати подальшої оцінки розвитку ішемічної ОЦВС.
У очей, що залишились з неішемічною формою, приблизно у 30% спостерігалося зникнення макулярного набряку протягом 15 місяців. Повторні неоваскулярні ускладнення рідко трапляються у неішемізованих очах.
ЗМІНИ З ЧАСОМ. Те саме око, як показано на рис. 1, (2A) через 1 місяць, (2B) через 4 місяці та (2C) через 1 рік після первинного звернення, демонструючи розвиток клінічної картини. Спочатку зникає набряк диска, потім полум'яні крововиливи та, нарешті, точкові й плямисті, із розвитком колатеральних судин на диску зорового нерва.
Діагностика
Ретельне обстеження на початковому етапі може надати корисну інформацію для ухвалення клінічного рішення.
Оптична когерентна томографія. ОКТ корисна для підтвердження та кількісної оцінки тяжкості набряку макули, оцінки цілісності шару еліпсоїдної зони/фоторецепторів та контролю реакції на лікування. У клінічній практиці за допомогою ОКТ часто ухвалюють рішення щодо тактики лікування.
Флюоресцентна ангіографія. Особливості ОЦВС на ФA включають уповільнення часу проходження контрасту від руки до сітківки, тривалий час артеріовенозного транзиту (особливо при ішемічній ОЦВС), пізнє фарбування вздовж стінок судин, випадання капілярів з обрізанням судин в зонах ішемії та пізній симптом протікання в області макулярного набряку (рис. 3).
Клінічно ФА дозволяє оцінити ступінь капілярної неперфузії та ступінь ішемії макули, а також дозволяє диференціювати колатеральні судини від нових судин.
Системна діагностика. Системна оцінка часто проводиться у пацієнтів із ОЦВС і визначається віком пацієнта, супутніми чинниками ризику та історією хвороби. Оцінку слід проводити спільно з терапевтом, оскільки пацієнти з ОВС можуть мати підвищений ризик серцево-судинних захворювань і порушень мозкового кровообігу.
Немає чітких вказівок щодо системної діагностики, але, як правило, воно починається з розширеного фундускопічного обстеження в клініці, разом із ретельним збором анамнезу хвороби для виявлення чинників ризику; подальша оцінка включає вимірювання артеріального тиску і глюкозу в сироватці крові, загальний аналіз крові та швидкість осідання еритроцитів. У молодих пацієнтів без чітких чинників ризику слід розглянути додаткове тестування для виключення гематологічної або васкулітної етіології.
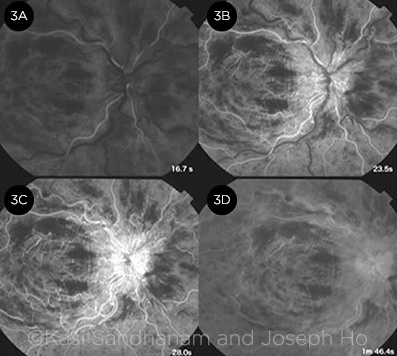
ФЛУОРЕСЦЕНТНА АНГІОГРАФІЯ. ФА в 4 часових точках показує (3А) маскування від внутрішньоретинальних крововиливів, (3В) затримку артеріовенозного транзиту, (3С) протікання в місці набряку зорового нерву та (3D) пізнє фарбування стінок судини.
Лікування
Усі пацієнти повинні оптимізувати контроль системних чинників ризику за допомогою терапевта. Лікування очних проявів можна розділити на такі напрямки:
‒ Макулярний набряк. Для лікування макулярного набряку застосовуються як лазерна, так і медикаментозна терапія.
Лазерний метод. Дослідження, що оцінювали сітчасту лазерну фотокоагуляцію для лікування макулярного набряку при ОЦВС, показали анатомічне покращення без покращення гостроти зору.2
Блокатор чинника росту ендотелія судин. У цей час інтравітреальна анти-VEGF терапія є золотим стандартом лікування макулярного набряку, пов'язаного з ОЦВС. З'являється все більше доказів того, що анти-VEGF терапія призводить до зниження ризику втрати зору, збільшення частоти покращення гостроти зору, зменшення центральної товщини сітківки та зниження ризику прогресування неоваскуляризації райдужки.
Наприклад, дослідження CRUISE повідомило, що інтравітреальне введення ранібізумабу значно покращувало гостроту зору з найкращою корекцією (ГЗНК) на 6 і 12 місяцях порівняно з фіктивними ін'єкціями. У відкритому розширеному дослідженні HORIZON введення спочатку фіктивного препарату, а згодом введення ранібізумабу, показали поліпшення ГЗНК, але не дотягнули до результатів гостроти зору, порівняно з групою, що отримувала ранібізумаб з самого початку. Цей висновок свідчить про те, що відтермінування лікування макулярного набряку негативно впливає на результати гостроти зору.
Також було показано, що Афліберцепт, молекула-пастка VEGF, покращує ГЗНК порівняно з імітацією та лазерним лікуванням у випробуваннях COPERNICUS та GALILEO.
Зовсім недавно SCORE2, не менш ефективне рандомізоване дослідження, яке включало очі з ОЦВС або ОГРВ, продемонструвало, що бевацизумаб не поступався афліберцепту з точки зору збільшення гостроти зору на 6 місяці порівняно з вихідним рівнем (середнє поліпшення на 18,6 проти 18,9 літер ETDRS відповідно)3.
Кортикостероїди. Кортикостероїди зменшують проникність капілярів сітківки та інгібують експресію і метаболічний шлях VEGF. Випробування SCORE-CRVO продемонструвало, що ацетонід триамцинолону для інтравітреального введення перевершує спостереження щодо втрати зору, пов'язаного з макулярним набряком, в результаті ОЦВС. У дослідженні GENEVA було оцінено використання інтравітреального імплантату дексаметазону із пролонгованим вивільненням (Ozurdex) і продемонстровано покращення гостроти зору та товщини в макулярній зоні порівняно з групами, що отримували імітацію лікування, та групою, яким було проведене лазерне лікування.
Зовсім недавно у клінічному дослідженні ефективності та безпеки ранібізумабу порівняно з дексаметазоном при центральній оклюзії вен сітківки (COMRADE C) порівнювали інтравітреальний ранібізумаб у дозі 0,5 мг (щомісяця протягом щонайменше 3 місяців з подальшим дозування за потребою) з одноразовою ін'єкцією озурдексу. У цьому дослідженні повідомлялося про подібну ефективність ранібізумабу та озурдексу, але було виявлено більший рівень побічних ефектів у групі, що отримувала озурдекс.
‒ Ішемія сітківки. Сучасні дані рекомендують регулярне спостереження за пацієнтами з ішемічною ОЦВС щодо розвитку неоваскуляризації райдужки або кута передньої камери, для яких основним методом лікування залишається панретинальна лазерна фотокоагуляція (ПРЛК).
На цей час немає доказів, що рекомендують проводити профілактичне лікування до розвитку неоваскуляризації. Однак у випадках, коли регулярне спостереження недоцільне, а ступінь ішемії важкий (високий ризик прогресування до неоваскуляризації), може бути доцільним профілактична ПРЛК.
Агенти анти-VEGF є антиангіогенними та можуть бути корисними доповненнями до ПРЛК при лікуванні пацієнтів із ОЦВС і пов'язаною з ним неоваскуляризацією переднього відрізка ока, особливо коли огляд очного дна недостатньо чіткий, щоб забезпечити адекватну ПРЛК.
‒ Венозний відтік. Описано ряд альтернативних методів лікування, спрямованих на покращення кровотоку в сітківці. Сюди входить використання антитромбоцитарних засобів (наприклад, тиклопідину),4 гемодилюції,5 та тромболітичних засобів, що доставляються системно, інтравітреально або безпосередньо у вену сітківки під час вітрактомії pars plana.
Випробувані методи полегшення можливого компартмент-синдрому з декомпресією оболонки зорового нерва за допомогою орбітального доступу або радіальної оптичної нейротомії за допомогою доступу pars plana. Однак вони більше не використовуються через обмежену користь і значні ризики.
Було повідомлено, що створення лазерного хоріоретинального венозного анастомозу (L-CRA) для обходу закупореної центральної вени сітківки є корисним при неішемічній ОЦВС, покращуючи гостроту зору та знижуючи швидкість прогресування ішемії, 6 але меншою мірою для очей з ішемічним типом захворювання. Неспроможність анастомозу, швидше за все, була пов'язана з пошкодженням ендотеліальних клітин, вторинним по відношенню до ішемії.7
1 Klein R et al. Arch Ophthalmol. 2008;126(4):513-518.
2 Central Vein Occlusion Study Group. Arch Ophthalmol. 1997;115(4):486-491. [Erratum in Arch Ophthalmol. 1997;115(10):1275.]
3 Scott IU et al. JAMA . 2017;317(20):2072-2087.
4 Yamamoto T et al. Am J Ophthalmol. 2004;138(5):809-817.
5 Wolf S et al. Graefes Arch Clin Exp Ophthalmol. 1994;232(1):33-39.
6 McAllister IL et al. Ophthalmology . 2010;117(5):954-965.
7 Kwok AK et al. Br J Ophthalmol. 2003;87(8):1043-1044.







Коментарі
Завантаження...