Связь между клиническими признаками и симптоматикой синдрома сухих глаз
Інші публікації цього автора
Перслоу С.
Інші публікації цього автора
Мерфи PJ
Інші публікації цього автора
Авер'янова Оксана Сергіївна (адаптований переклад та огляд) – лікар-офтальмолог вищої категорії, кандидат медичних наук, директорка клініки «АЙЛАЗ», головний редактор журналу «Світ офтальмології», керівник науково-методичного центру рефракційної терапії в країнах СНД, член Європейського товариства катарактальних і рефракційних хірургів, член Всесвітньої асоціації ортокератології, викладач Національного медичного університету ім. О.О. Богомольця, офіційний Консультант Клінічних Досліджень – Clinical Research Consultant від компанії Paragon (США)
Інші публікації цього автора


Введение
Многие пациенты страдают связанными с проблемами поверхности глазами симптомами: острой болью, жжением, зудом, повышенной светочувствительностью, нечеткостью зрения, что мешает им и в жизни, и в работе. Зачастую, корреляция такой симптоматики и клинических тестов для выявления симптомов сухого глаза (оценки мейбомиевых желез, измерения высоты слёзного мениска (Tmh), времени разрыва слёзной плёнки, теста Ширмера, теста на флюорисциновое окрашивание эпителия и глазной гиперемии) бывает слабая.
Применение комбинированного тестирования, возможно, улучшило бы анализ синдрома сухого глаза, но нет единого мнения о том, в какой комбинации следует оценивать результаты тестов для получения лучших результатов. Новые клинические исследования, как, например, исследование эпителиопатии, обусловленной эффектом «стирания» веком при моргании (lid-wiper epitheliopathy LWE) и синдрома параллельных веку конъюнктивальных складок (LIPCOF), дает многообещающие результаты прогнозирования развития симтоматики сухого глаза. Комбинированая клиническая оценка темпорального и назального LIPCOF и получение новой информации показало возможность выявления симптоматики сухих глаз у пациетов.
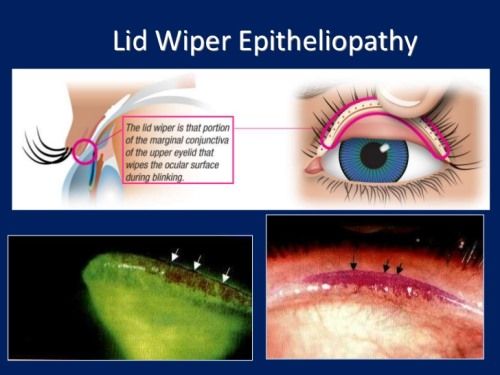
LWE – это наблюдаемое клинически изменение эпителия интермаргинальной части века, которое протирает глазную поверхность в процессе моргания. Считается, что у пациентов с диагнозом сухих глаз слезная пленка недостаточна, чтобы отделить поверхность глаза и интермаргинальный край века во время его моргания. Из-за этой недостаточности, вследствие постоянного трения интермаргинальной части века о роговичную поверхность, травмируется роговица.
LIPCOF – субклинические складки в нижних темпоральных и назальных квадрантах конъюнктивы, расположенные параллельно нижнему краю века, что легко наблюдается с помощью щелевой лампы. Бульбарные конъюнктивальные складки были впервые описаны Хьюзом и получили название коньюнктивохаласис, о чём сообщалось при наблюдении пациентов с диагнозом сухих глаз в острой форме.
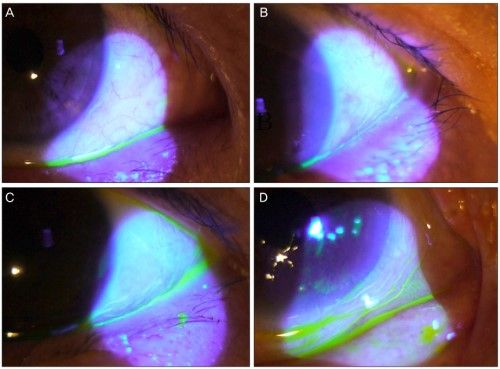
Имеется несколько причин возникновения бульбарных конъюнктивальных складок: ослабление конъюнктивы в результате воспалительных процессов, уменьшение эластичности коллагеновых волокон, возрастные изменения (старение), или лимфатические изменения под воздейтвием механических процессов между нижним веком и конъюнктивой, что в конечном счёте препятствует нормальному лимфатическому току. Увеличение трения в процессе моргания, возможно, является следствием недостаточности слизистого секрета (муцина), или измененной композиции муцина на поверхности глаза.
Анализ LIPCOF, высоты слёзного мениска и LWE признаков может лечь в основу формирования важной части оценки симптоматики сухого глаза. Это исследование имеет целью (1) проанализировать отношения между результатами клинических испытаний и признаков симптоматики глазных заболеваний, и (2) оценить полноценность таких клинических исседований для выявления заболевания сухого глаза на ранней стадии у здоровых людей, которые не пользуются контактными линзами.
Материалы и Методы
Сорок семь здоровых людей, которые не пользуются контактными линзами (мужчин – 17, женщин – 30, средний возраст у мужчин – 35 лет), возрастная категория от 19 до 70 лет (средний возраст у мужчин – 34.6, средий возраст у женщин – 36.3 лет). Все они никогда не носили контактные линзы и были отобраны из числа волонтеров, практикантов в оптиметрическом центре в Горст Ридэ Гмбх, Вайнхайм, Германия.
Характеристики слезной пленки и глазной поверхности были собраны в течение единственной клинической сессии. Врачам, проводящим исследование, не сообщалось о субъективной симптоматике, так же как и результаты объективных исследований, не сообщались участникам екперимента.
Критерии исключения
Из эксперимента исключались те, у кого был синдром Шегрена, ревматический артрит, диабет, недавние глазные инфекции, сенная лихорадка, те, которые перенесли хирургические глазные операции, те, у которых при использовании лекарственных препаратов или глазных капель была отмечена реакция в области глазной поверхности, те, кто носили контактные линзы или имели историю ношения контактных линз, или находились в состоянии беременности. Все процедуры проводились в соответствии с Хельсинкой декларацией 1983 года. Разрешение на проведение исследования были даны Кардиффской Школой Оптиметрии и Комитетом по этике исследования зрения. Перед участием в исследовании все участники эксперимента дали письменное согласие.
Техника (методика)
Высота слезного мениска TMH была измерена с помощью щелевой лампы (при окулярной шкале в 0.05 мм) у центра нижней периферии века. Разрез был расположен горизонталью по отношению к нижнему веку с косвенным освещением, чтобы исключить раздражающее действие света на глаз. Были оценены три последовательных показания измерительного прибора и отмечена медиана (числовая характеристика распределения вероятностей).
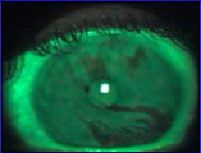 Неинвазивный временной разрыв слёзной плёнки (BUT)
Неинвазивный временной разрыв слёзной плёнки (BUT)
Неинвазивный временной разрыв слёзной плёнки (NIBUT) был определён с помощью прибора с мелкой расчётной сеткой TearScope Plus (Keeler Ltd., Windsor, Великобритания). Были сняты временные показатели BUT в секундах между полным отрыванием век после полного моргания и первого появления разрыва слезной пленки (используя функцию TearScope фиксирования продолжительности по секундомеру с остановом). Три последовательно полученных вида данных были оценены и отмечена медиана.
Окулярная гиперемия
Лимбальная и бульбарная гиперемия горизонтального сегмента окулярной поверхности была оценена с помощью щелевой лампы с 12-кратным коэффициентом увеличения по шкале CCLRU (Университет в Новом Южном Уэльсе, Сидней, Австралия) и интерполировано. Дифференциал (инкремент) составил 0.1.
Параллельно расположенные конъюнктивальные изгибы LIPCOF были оценены в перпендикуляре темпоральной и назальной области лимба на бульбарной конъюнктиве выше нижнего века (темпоральный и назальный LIPCOF, соответственно) с помощью щелевой лампы, используя по необходимости 18-24-кратное увеличение, и классифицированы. Последовавшее затем комбинирование суммы баллов LIPCOF было вычислено путем добавления вместе назальной и темпоральной оценки LIPCOF. Особое внимание придавалось тому, чтобы дифференцировать параллельно расположенные коньктивальные складки (LIPCOF) и нарушенные микро-складки.
 Тест с применением феноловой красной нити (PRTT)
Тест с применением феноловой красной нити (PRTT)
Участников эксперимента попросили держать глаза открытыми (моргать острожно, только при необходимости) в течение 15 секунд, пока импрегнированная феноловая хлопковая красная нить (Zone-Quick; Menicon Co. Ltd., Нагоя, Япония) находилась в нижнем конъюнктивальном мешке. В основе этого теста – тест хлопковой нитью Хамано, с помощью которого можно измерить объем слез в нижнем мениске. Поскольку, PRTT может эффективно дифференцировать водную и не водную недостаточность сухих глаз, это было использовано в данном тесте как заменитель теста Ширмера, будучи менее инвазивным и более чувствительным.
(В настоящее время именно этот тест применяется в клинике АЙЛАЗ для определения продукции слезы).
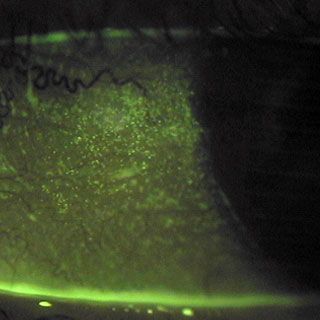 Корнеальное и конъюнктивальное окрашивание
Корнеальное и конъюнктивальное окрашивание
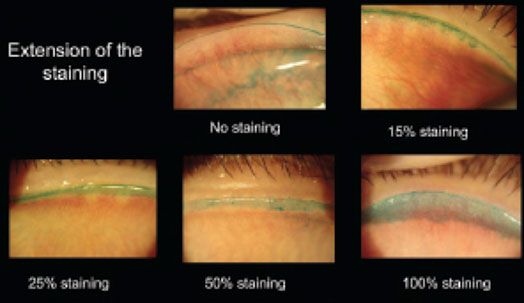
Оценка корнеального и конъюнктивального окрашивания проводилась с помощью 1-процентного лиссаминового зелёного и 2-процентного флюоресцеина (красителя), и классифицировалась в четырех показателях.
LWE-признак
LWE можно было наблюдать, используя 2%-ый флюоресцеин. Областью оценки было выбрано верхнее веко. Следующая инстилляция осуществлялась по истечении 5 минут. LWE наблюдалось при использовании щелевой лампы с 18-кратным увеличением.
Индекс состояния поверхности глаза
У каждого пациента симптомы были оценены после объективного наблюдения, правильность которого была подтверждена проведенным OSDI (http://www.dryeyezone.com/encyclopedia/documents/OSDI.pdf) анкетированием.
Итоговые показатели OSDI были подсчитаны согласно рекомендациям Шифмана.
OSDI = сумме очков × 25: количество ответов на поставлены вопросы.
Статистический анализ
По результатам проведенных исследований с помощью теста Колмогорова-Смирнова и других необходимых тестов были получены данные на соответствие норме. Корреляция теста слезной пленки была проведена с помощью корреляции Пирсона или корреляции ранговых порядков Спирмена.
Результаты:
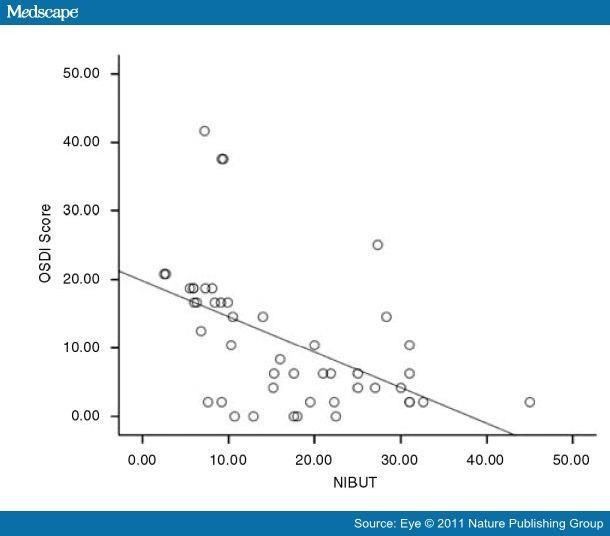
Время разрыва слёзной плёнки достоверно коррелирует с субъективными жалобами.
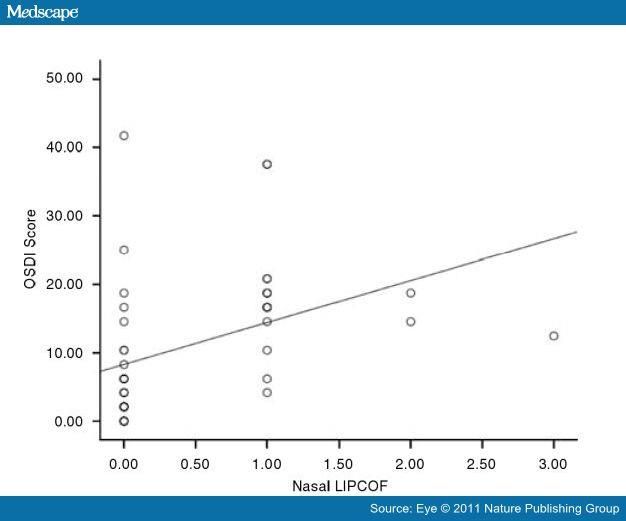
Назальный LIPCOF достоверно коррелирует с субъективными жалобами.
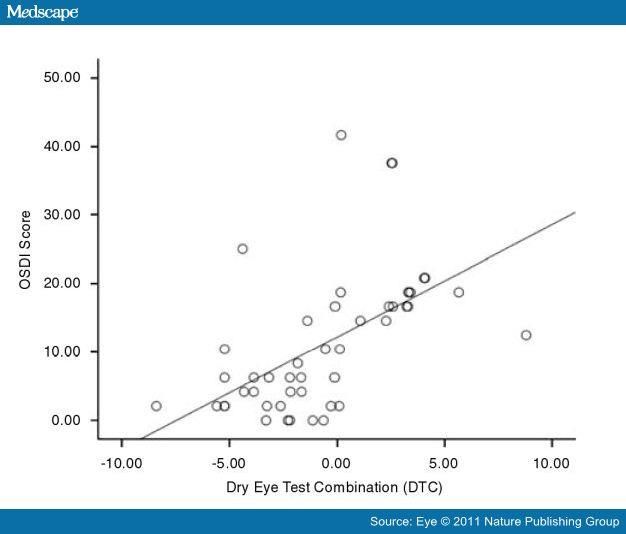
Назальный LIPCOF в сочетании с временем разрыва слёзной плёнки достоверно коррелирует с субъективными жалобами.
Обсуждение
Оцененый низкий уровень LWE (77% ≤1) сопоставим с данными, сообщенными Корбой и др., где у 82% участников эксперимента присутствовал уровень LWE 1. Бульбарная гиперемия и лимбальная гиперемия были несколько выше, чем опубликованные нормы, но в пределах границы доверительного интервала. Окулярное окрашивание у этой группы участников эксперимента находилось в норме.
Как темпоральный, так и назальный LIPCOF были значительно коррелироваными к LWE, так же как и к окулярной гиперемии, тогда как назальный LIPCOF – только для бульбарной гиперемии. Кроме того, LWE и LIPCOF были значительно коррелироваными к стабильности слезной пленки и высотой мениска слезы.
Эти обнаружения гипотетически отражают механическое происхождение LIPCOF и LWE.
В LWE сквамозные клетки видны на внутренней поверхности интермаргинального края века, находящейся в контакте с бульбарной конъюнктивой, где слезная пленка недостаточна и/или имеет место количественное уменьшение муцина. Наличие сквамозных клеток позволяет сделать вывод о том, что эта область маргинальной конъюнктивы механически тесно связана с бульбарной поверхностью глаз.
Объем слезной пленки является важным компонентом устойчивости слезной пленки, и то, что в этом исследовании наблюдались положительные корреляции между BUT и PRTT, усиливает эту теорию. Мейнстоун и др. сообщают о значительной отрицательной корреляции между объемом слезы и окрашиванием, тогда как другими авторами в ходе других исследований этого обнаружено не было. Не было установлено в этом исследовании и никаких существенных корреляций между объемом слезы и окрашиванием флюорисеином.
Частота симптомов сухого глаз у категории учсастников эксперимента в этом исследовании измерялась с использованием OSDI. Были опрошены 12 пациентов. У участников данного исследования представлены формы синдрома сухих глаз от умеренной до тяжелой.
Никаких корреляций между симптомами синдрома сухих глаз и конъюнктивальным и роговичным окрашиванием, так же как и бульбарной и лимбальной гиперемии, не наблюдалось в этой группе пациентов.
Эти данные соответствуют их характеристикам в современной литературе, где высказывается критика относительно незначительной связи между объективными признаками и симптомами синдрома сухих глаз.
Классические тесты BUT и PRTT, так же как и новые исследования LIPCOF и тесты LWE, были существенным образом коррелированны с симптомами сухого глаза. Отмечается высокая корреляция между LWE и симптомами сухого глаза.
Это исследование также дает основание утверждать о полезности LIPCOF-теста для контроля лечения пациентов.
Использование комбинированных тестов позволяет улучшить диагностику синдрома сухого глаза.
Лучшая тестовая комбинация была определена с помощью логистического регрессивного анализа. В результате проведенного анализа была получена формула, в которой сочетается комбинация BUT с назальным LIPCOF, который дал очень высокий показатель специфичноссти.
Результаты предполагают важность избирательной оценки назального LIPCOF, а не только темпорального LIPCOF, в клинической практике исследования сухих глаз. Комбинация назального LIPCOF и BUT, возможно, была бы полезна как быстрый тест, с целью выявления в клинической практике пациентов с мягкой симптоматикой сухого глаза.
Заключение (выводы)
В данном исследовании проведен анализ соответствия субъективной симптоматики и объективного состояния глаза при синдроме сухого глаза.
Комбинация BUT и назального LIPCOF показала лучшую предиктивную способность выявления симптоматики сухих глаз. Эти обнаружения подчекивают важность оценки BUT и назального LIPCOF в клинической практике, даже для лечения внешне здоровых пациентов, с целью выявления у них симптоматики сухих глаз от мягкой до умеренной формы.







Коментарі
Завантаження...