Имплантируемые колламарные интраокулярные линзы нового поколения: возможные осложнения. Краткий обзор
Інші публікації цього автора
Гонсалес-Мейхоме Хосе М. – доктор медицины
Інші публікації цього автора
Мадрид-Коста Дэвид – доктор медицины
Інші публікації цього автора
Феррер-Бласко Тереза – доктор медицины
Інші публікації цього автора
Монтес-Мико Роберт – доктор медицины
Інші публікації цього автора

Collamer – это материал, который используется исключительно STAAR ® Surgical Company (коррекция зрения с помощью линз), в том числе для производства нескольких моделей ICL. Название происходит от сочетания «коллаген» и «Полимер», потому что в его состав входит коллаген. Collamer совместим с природной средой тела человека.
Сегодня компания STAAR является лидером в производстве факических линз. Современные модели факических линз Visian позволяют корректировать до +15.0, -23.0Д и цилиндр 6.0Диоптрий. Возможны любые варианты оптических нарушений в пределах данных диоптрий, включая смешанный астигматизм. Методика является реверсной, что является её большим преимуществом. При необходимости линза может быть удалена из глаза без фрагментации!
История имплантации факических линз показала большую безопасность, эффективность и предсказуемость заднекамерных факических линз. Однако, как и любая другая хирургическая методика, имплантация заднекамерных факических линз имеет свои риски, которые следует оценивать, рекомендуя пациенту данный вид коррекции.
Краткий обзор
ЦЕЛЬ:
Сделать критический обзор литературы, рецензируемой специалистами в данной области, в которой приведены данные отчетов о послеоперационных осложнениях, связанных с применением новых моделей имплантируемых колламерных интраокулярных линз задней камеры глаза (ICL, STAAR Surgical Co).
МЕТОДЫ:
Проведено поиск литературы в базе данных Национальной библиотеки медицины с целью выявить все статьи, связанные с осложнениями, после применения имплантируемых контактных линз (ICL). Полученные статьи рассмотрены с целью выявления тех осложнений, которые возникли при использовании новейших разработок имплантируемых контактных линз.
РЕЗУЛЬТАТЫ:
Согласно полученным данным, главным послеоперационным осложнением является катаракта: у 136 (5,2%) из 2592 пациентов. Из них 43,4% (количество – 59) были зарегистрированы в течение 1 года, 15,4% (в количестве 21) от 1 до 3 лет, а 35,3% (в количестве 48) ≥ 3 года после имплантации контактных линз (ICL).
Как сообщается, двадцать один случай катаракты (15,4%) был вызван хирургическим вмешательством, 46 (33,8%) недостаточным сводом (<200 мкм). Операции по удалению катаракты проводилась у 27,9% (в количестве 38) пациентов.
Также сообщалось, что раньше у пациентов относительно часто наблюдалось острое повышение внутриглазного давления. Для решения данных проблем в основном применялась иридотомия.
В общей сложности, при диагнозе катаракта и глаукома 42 пациентам линзы ICL были эксплантированы (при общем количестве 2592). Сообщается, что потеря эндотелиальных клеток в послеоперационный период составили от 9,9% за 2 года до 3,7% за 4 года.
Как сообщалось, потеря эндотелиальных клеток наблюдалась более выраженно в течение первого года и в период от 1 до 2 лет. При этом, в течение всего этого времени сохранялась незначительно прогрессирующая стабильность.
ВЫВОДЫ:
В большей части зарегистрированных случаев после имплантации контактных линз (ICL) осложнения проявляются в форме катаракты. Улучшения геометрии линз и более точные номограммы, в дополнение к соответствующему обучению хирурга, могут стать факторами снижения возникновения послеоперационных осложнений.
[J Refract Surg. 2011;xx(x):xxx-xxx.] doi:10.3928/1081597X-20110617-01
В настоящее время интраокулярные линзы (PIOLs) широко применяются в качестве альтернативной методики коррекции рефракции глаза (дальнозоркости или близорукости различных рефракционных диапазонов), а при их имплантации применяется новая в рефракционной хирургии методика. Более быстрое восстановление зрения, высокая эффективность и стабильность качества зрения, сохранение аккомодации и реверсность метода являются теми значительными преимуществами, которые дает имплантация контактных линз(PIOL) 1,2.
Имплантируемые интраокулярные факические линзы (ICL; хирургическая компания STAAR, Монровия, Калифорния) являются единственными заднекапсулярными факическими линзами более молодого поколения, которые недавно были одобрены Управлением по контролю за продуктами и лекарствами США для лечения всех форм близорукости, от легкой до тяжелой 1.
Это – гибкие колламарные интраокулярные линзы, plate-shape дизайна с центральной выпуклой/вогнутой оптической зоной и передним сводом (voult), чтобы свести к минимуму контакты с хрусталиком глаза.
После применения их первых прототипов, были выпущены несколько моделей. Основные изменения состояли в изменении параметров высоты свода и совместимого, согласующегося, допустимого разрешённого отклонения (клиренса) от хрусталика, что позволило уменьшить количество случаев развития осложнений, связанных с недостаточностью свода.
В опубликованных исследованиях подтверждена возможность коррекции близорукости 2-4, дальнозоркости 5-7 и астигматизма 8-13 с помощью имплантации контактных линз (ICL). При этом, полученные клинические результаты были такими же, или лучше, чем после применения эксимерного лазера 14-18.
Пациенты, которые являются не подходящими кандидатами для рефракционных вмешательств, связанных с изменением формы роговицы, могут быть прекрасными кандидатами для данного метода.
Хотя в опубликованных исследованиях, представляющих результаты имплантации колламарных линз ICL, в целом говорится о низких показателях осложнений, сравнительный анализ возникновения, типа и визуальных результатов послеоперационных осложнений затруднён 23, поскольку в большинстве опубликованных исследований содержатся результаты, связанные с применением различных типов более ранних моделей колламарных линз ICLs. Чтобы представить обновленный обзор потенциальных угроз, связанных с имплантацией колламарных линз ICL, в данной статье приведены результаты и выводы, полученные из опубликованных исследований, рецензируемых специалистами в данной области, содержащие результаты относительно потенциальных осложнений, связанных с применением последних моделей колламарных линз.
Модели ICL и обзор материалов в литературе по вопросу клинических исследований и данных относительно послеоперационных осложнений, связанных с имплантацией колламерных линз.
С января 1999 по май 2010 года, на базе Национальной медицинской библиотекой США (Medline) было проведено исследование с целью обнаружения всех статей, в которых анализировались послеоперационные осложнения после имплантации колламарных линз.
Для обеспечения качества поиска при исследовании объемов материала использовались термины: колламарные линзы нового поколения, имплантируемые колламерные линзы, имплантируемые контактные линзы, и колламерные линзы.
С целью выявления других статей, в которых анализировались клинические результаты послеоперационных осложнений после имплантации колламерных линз, были проведены дополнительные исследования с использованием таких терминов, как послеоперационные PIOL осложнения, катаракта свода, предшествующая (передняя) субкапсулярная катаракта, дисперсия пигмента, внутриглазное давление (ВГД), эндотелиальные потери, удаление катаракты, угол сужения, эндофтальмит (воспаление тканей глаза) и отслоение сетчатки.
Кроме того, списки данной литературы исследовались вручную для выявления дополнительной материалов в статьях, опубликованных в журналах, рецензируемых специалистами в данной области.
В процессе поиска отбирались лишь те журнальные статьи, которые были опубликованы на английском языке.
Рассматривались лишь те статьи, в которых анализировалось использование новейших моделей колламерных линз ICL (V4 – при диагнозе: близорукость и астигматизм и V3 – дальнозоркость). Статьи, в которых не было указано точное количество пациентов с послеоперационными осложнениями, связанными с имплантацией колламерных линз (ICL), а также отсутствовали ссылки на модели колламерных линз (ICL), были исключены.
Особое внимание было уделено тому, чтобы избежать дублирования данных опубликованных документов, охватывающих уже описанные случаи. Включены были только те статьи, в которых содержалась неопубликованная ранее информация.
Из этих статей отобраны были только те, которые содержали информацию о послеоперационных осложнениях, связанных с имплантацией последних моделей колламерных линз.
Среди описанных серьезных осложнений, об опасности возникновения которых говорилось в статьях, назывались: передняя субкапсулярная катаракта, повышение внутриглазного давления, потеря эндотелиальных клеток и другие клинических осложнения. Результаты их исследования представлены в данном обзоре.
Visian ICL модели.
Visian ICL линзы изготовлены из биосовместимых колламарных материалов, состоящих из гидрофильных коллагенов (0,1%) / сополимеров гидроксиэтильного метакрилата с ультрафиолетовыми абсорбирующими хромофорами.
Линза помещается в заднюю камеру глаза за радужной оболочкой с опорной зоной в цилиарной борозде.
После применения первых прототипов, были выпущены несколько моделей. Их основные изменениями состояли в введении параметров кодированной высоты свода.
Последними моделями Visian ICL линз являются ICMV4 – при диагнозе: близорукость ICMV3 – гиперметропия (дальнозоркость), и TICMV4 – миопический астигматизм.
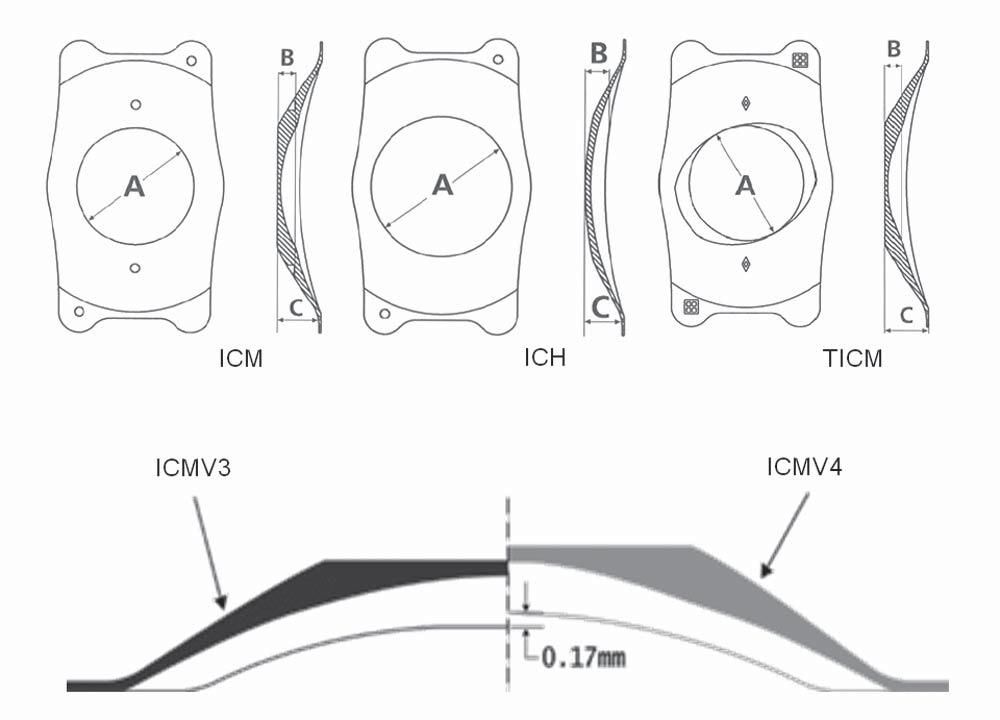
Рисунок 1. Вверху: фронтальное и боковое изображение колламерных линз разных моделей (ICL; STAAR Surgical Co) для лечения близорукости (ICMV4), гиперметропии, (дальнозоркости), астигматизма TICMV4). Внизу: изменение свода колламерных линз ICMV4 по сравнению с линзами ICMV3. Примечание: Линзы ICMV3 имеют тот же свод, что и ICMV4.
Линзы ICL имеют прямоугольную форму и доступны в 4-х вариантах размеров (11,5, 12, 12,5 и 13 мм) для миопических и торических линз, называемые соответственно ICM и TICM; и 11, 11,5, 12 и 12,5 мм гиперметропические линзы, так называемые ICH.
В моделях ICM и TICM оптический диаметр колеблется от 4,65 до 5,5 мм, в зависимости от диоптрической силы, и составляет всегда 5,5 мм для линз ICH.
Фронтальный и боковой вид ICLV4 для применения при миопии, гиперметропии и астигматизме, показаны на рисунке 1 (вверху), а также в сравнении между сводом ICLV3 и ICLV4 при миопии (см. рис 1 внизу).
Для увеличения зазора с передней поверхностью хрусталика у V4 имеется дополнительный передний свод, высотой от 0,13 до 0,21 мм и крутым радиусом кривизны базисной кривой и диоптрической силы (см. рис 1).
Таким образом, когда линзы соответствующим образом подобраны, создается зазор над всей передней поверхностью хрусталика.
РЕЗУЛЬТАТЫ ОБЗОРА ЛИТЕРАТУРЫ
В начальном этапе поиска литературы, среди прочих статей прикладного характера, было установлено 108 с отчетами о результатах имплантации Visian ICL линз для коррекции различных степеней близорукости, дальнозоркости и астигматизма.
На основе определенных критериев в данный обзор были включены 44 статьи. В соответствии с обозначенными ранее требованиями, после тщательного и системного обзора опубликованных статей, были получены данные относительно послеоперационных осложнений и их лечения.
Основными из установленных послеоперационных осложнений при применении этих линз, как было установлено, явились: помутнение хрусталика, повышение внутриглазное давление, зрачковый блок и потеря эндотелиальных клеток.
Возникновение катаракты было определено в процентном соотношении опубликованных суммарных данных о случаях развития катаракты и общего количества проведенных операций имплантации имплантацией линз ICL.
Процент приведенных в них осложнений не отражает общих количественных показателей о пациентах, для лечения которые применяются данные операции. Вместо этого, в приведенных данных в процентном соотношении, в полном объеме отражены все описанные случаи в исследованных статьях.
Причины возникновения катаракты в процентном соотношении.
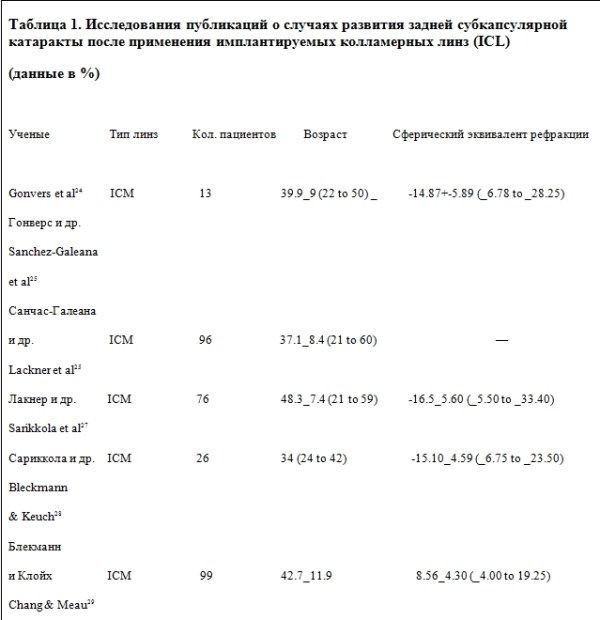
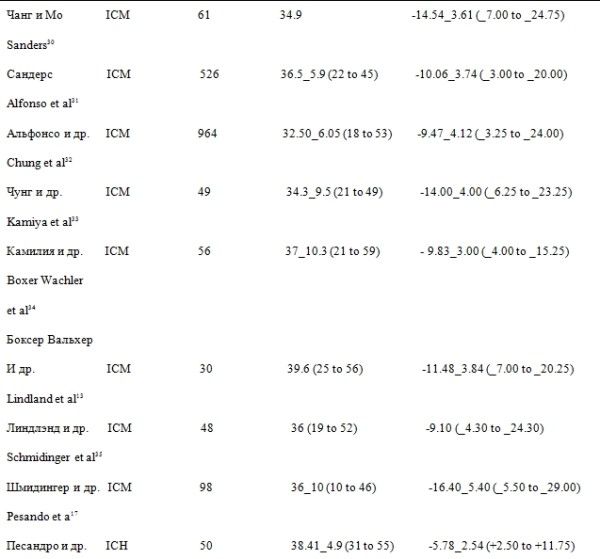
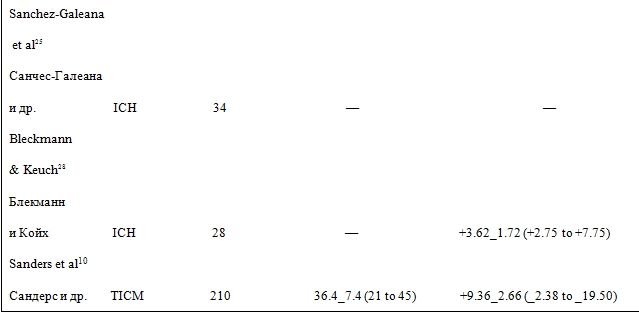
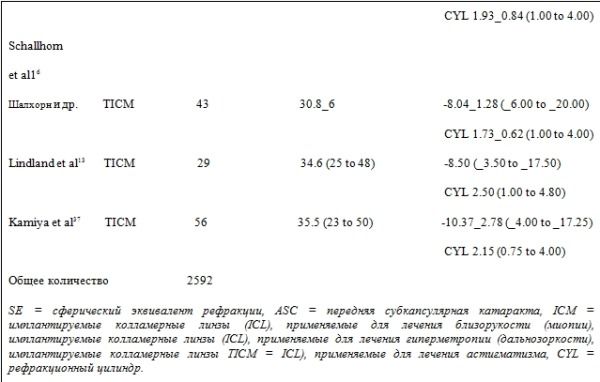
Данные отчетности, приведенные в 13 статьях о развитии катаракты после имплантации модели колламерных линз ICMV4 при близорукости 13,25-35, содержат 3 отчета об имплантации модели колламерных линз ICHV3 при дальнозоркости 7,25,28, и 4 отчета об имплантации модели TICM при астигматизме 10,13,16,37, включают в себя данные о 2592 пациентах.
Из них, 2142 пациентам (82,6 %) были имплантированы линзы ICMV4, 112 пациентам (4,3%) линзы ICHV3 и 338 пациентам (13,0 %) линзы TICMV4.
Сообщается, что в общей сложности 136 пациентам (5,2%) был поставлен диагноз катаракта. Группам пациентов: от 1,3% 31 – до 28% 31 были имплантированы линзы ICM, 6% 7 – 14,3 % 28 – линзы ICH, и 2,3% 16 – 10,4% 13 – линзы TICM.
В таблице 1 приведены суммарные данные исследованных сообщений о развитии катаракты после имплантации последних моделей колламерных линз (ICL) 7, 10, 13, 16, 24-37.
В большинстве случаев было отмечено возникновение передней субкапсулярной катаракты.
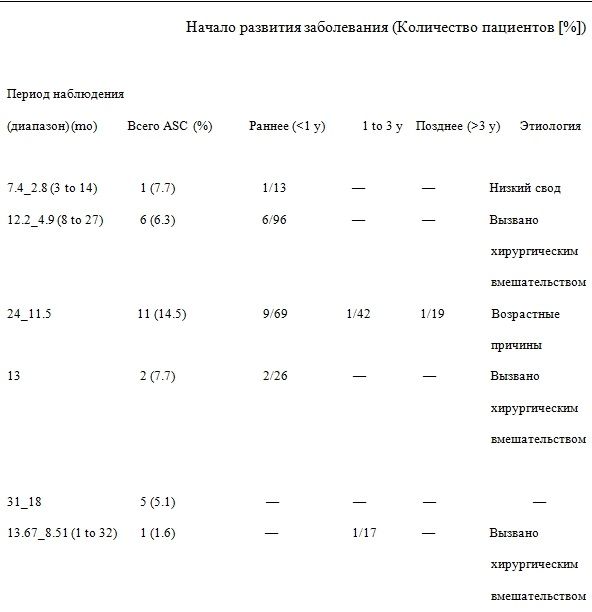
В случаях, описанных в упомянутых статьях, возникновение и среднее время развития катаракты после имплантации линз ICL охватывало период от 125 до 116 дней (от 1 недели до 14 месяцев) 22 до 44 +- 31 месяц (от 7 до 120 месяцев) 35.
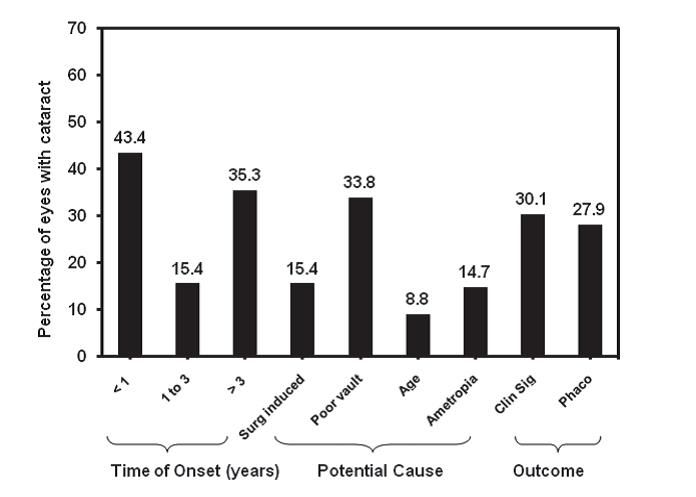
Из случаев развития катаракты, когда было известно приблизительное время начала заболевания, 43,4% (количество случаев 59) было зарегистрировано в течение 1 года, 15,4 % (количество случаев 21) в период от 1 до 3 лет и 35,3 % (количество случаев 48), через 3 года после имплантации линз ICL (рис. 2). В оставшихся из упомянутых случаев (количество 8), точное время начала возникновения катаракты определено не было.
Раннее помутнения хрусталика глаза (> (более) 40%), возможно было связанно с хирургической травмой или непосредственным касанием передней капсулы хрусталика.
В настоящем исследовании, катаракта у пациентов (21 человек (15,4%) была зарегистрирована как возникшая в результате хирургического вмешательства, связанного в основном с неумышленным случайным прикосновением линзы при установке линз ICL или другими интраоперационными осложнениями.
Время возникновения и развития катаракты Потенциальные причины Выводы
Рисунок 2. Время возникновения заболевания (количество лет), потенциально возможные причины (вызванные хирургическим вмешательством, низким сводом, возрастом, высокой аметропией (дефект рефракции глаза)), и клинические выводы (катаракта, требующая клинического вмешательства с применением факоэмульсификаци (метода экстракции катаракты).
Лакнер и др. 26 сообщают о четырех случаях развития катаракты у пациентов старшей возрастной группы вследствие продолжительного хирургического вмешательства, вызванного измельчением передней камеры и узким зрачком.
Сандерс и др. 30 сообщают об одном случае развития у пациента катаракты после витреоретинального вмешательства.
Санчес-Галеана и др. 25 отмечают, что большинство случаев раннего развития катаракты, происшедших непосредственно в послеоперационном периоде (до 3 месяцев), часто протекали бессимптомно и были связаны с хирургической травмой.
Также, эти авторы сообщают, что фактором риска раннего развития катаракты является подготовка и квалификация хирургов 25.
Это было подтверждено полученными ними данными, в которых 79% (11/14) случаев помутнения зрачка глаза произошли при первой или второй имплантации, которые проводили хирурги, не имеющие опыта в проведении данных операций, а с приобретением хирургического опыта у тех же хирургов, помутнение хрусталика глаза после операции, снизилось с 19% до 0% 25!



Сандерс и др. 38 установили, что помутнение хрусталика у неопытных хирургов было выше, а 2 хирурга из 19, как утверждается в проведенных ними исследованиях, были ответственны за большинство случаев, связанных с послеоперационным помутнением хрусталика глаза.
Что касается развития катаракты через год после имплантации линз IC, называются следующие факторы.
Среди определяющих факторов развития катаракты у пациентов после имплантации линз ICL в некоторых исследованиях называются такие причины, как возраст и предоперационного состояние рефракции.
Гонверс и др. 39 сообщают об увеличении случаев развития катаракты у пациентов старшего возраста (14 % молодых пациентов [возраст: от 10 до 40 лет] против 37 % пожилых пациентов [возраст: 41 до 50 лет].
Лакнер и др. 26 сообщают, что в 76 случаях, пациенты с диагнозом позднего развития катаракты (количество – 11) были старше 50 лет.
В исследовании Альфонсо и др. 26 у 1,3 % пациентов (13 из 964) основным параметром, определяющим возможное развитие катаракты после имплантации линз ICL, назван возраст. Впоследствии, у этих пациентов, наблюдалось уменьшение свода и глубины передней камеры глаз.
В исследовании Сандерса и др. 26 во всех клинически сложных случаях развитие катаракты наблюдалось у пациентов с диагнозом миопия -10,00 диоптрий (D).
В исследовании Санчес – Галеана и др. 26 сферический эквивалент миопической рефракции глаза у пациентов с диагнозом катаракта составил 19,20 +- 5,40 диоптрий (D) против - 17,10 +- 4,70 D у пациентов, у которых не было отмечено развития катаракты и + 8,60 +-1,20 диоптрий (D) по сравнению с + 6,20 +- 1,90 D у пациентов с гиперметропией (соответственно).
Кроме того, все 4 случая помутнения хрусталика глаза в группе пациентов с диагнозом гиперметропия отмечены у пациентов, которым были имплантированы линзы диаметром 11,0 мм, которые в настоящее время сняты с производства.
Дистанция между имплантируемыми линзами ICL и хрусталиком глаза занимает важное место.
Было высказано предположение, что недостаточный свод может быть причиной возникновения катаракты из-за механического воздействия или травмы передней капсулы хрусталика 39.
Кроме того, недостаточный свод также может привести к нарушению циркуляции жидкости между ними, препятствуя питанию хрусталика глаза и вызывая метаболические нарушения обмена веществ в хрусталике 1,40,41.
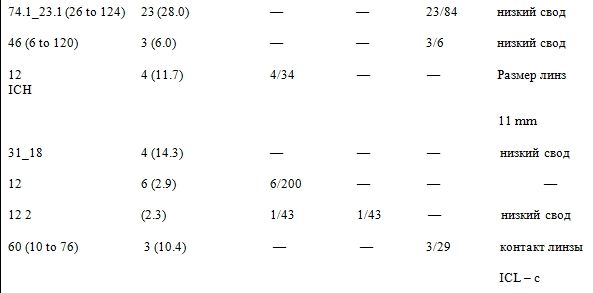
В докладах, в которых приведены данные о параметрах свода 7,13,16,1,24,28,31-34,46, 33,8% случаев было отмечено недостаточность свода (менее < 200 мкм).
Неправильный выбор диаметра ICL часто связывают с недостаточностью свода после операции, и в этих случаях развитие передней субкапсулярной катаракты происходит по причине контакта линз с хрусталиком глаза.
В исследовании Гонверса и др. 24 приводятся данные об одном случае развития катаракты после имплантации модели линз V4. Причины развития катаракты связывают с отсутствием свода, т.е. непосредственным контактом колламерных линз и хрусталика глаза.
В исследовании, проведенном Чанг и Mо 29, развитие катаракты после имплантации модели линз при диагнозе близорукость отмечено только в тех случаях, когда имплантированные линзы были слишком малы.
В сообщении Сарикколы и др. 27 отмечено, что возникновение катаракты сначала наблюдается под самой толстой частью, в средней периферии – в виде круга на передней части хрусталика глаза у пациентов с диагнозом миопия и в центральной области хрусталика у пациентов с диагнозом гиперметропия.
Можно предположить, что такое расположение катаракты может быть распространенным явлением среди пациентов с более высокой рефракцией из-за врожденных особенностей геометрической формы хрусталика глаза.
Более того, сообщалось о том, что со временем свод немного уменьшается, даже если после проведения операции отмечается его достаточный объем, и это может стать причинной аналогичных проблем 31.
В сообщении Шмидингера и др. 35 приводятся данные о существенном и продолжительном сокращении центральной части свода в течение 10-летнего периода у пациентов, которым были имплантированы колламерные линзы ICMV4. Развитие катаракты при использовании этой модели линз было связано с тем, что линз ICL соприкасалась с поверхностью хрусталика в средней периферии.
Шмидингер и др. также сообщают о недостаточности свода: 216 +- 104 мкм на стадии возникновения катаракты и 98 +- 100 мкм, к моменту её удаления.
Патофизиологические исследования также подтверждают связь между развитием катаракты и более низким сводом 28,42,43.
Проведенные Блекменом 28 и др. исследования 127 пациентов показали, что у 5 пациентов развитие катаракты было связано со сводом менее 150 мкм.
Гистологическое исследование фрагментов передней капсулы после факоэмульсификации выявили некоторые свидетельства того, что контакт или близкое расположение факичных линз к хрусталику могло быть причиной нарушений метаболического характера в эпителиальных клетках.
Халифа и др. 42 опубликовали данные о возникновении передней субкапсулярной катаракты в 4 случаях, связанных с эксплантацией ICL из-за низкого свода.
Гистопатология передней субкапсулярной катаракты показала фиброзную метаплазию передних субкапсулярных эпителиальных клеток хрусталика глаза с плотной фиброзной тканью, прикрепленной к внутренней поверхности образца ткани, полученной из материала капсулы хрусталика при переднем капсулорексисе.
Кроме того, оптическая микроскопия эксплантированных ICL показала разное количество и место осаждения пигмента. Как полагают авторы исследования, такие гистопатологические изменения возникают в связи с нарушением притока жидкости, вызывая метаболические изменения в структуре хрусталика глаза и/или интермитирующие микротравмы 42.
Что касается клинического значения катаракты, большинство случаев были зарегистрированы как непрогрессирующая или медленно прогрессирующая и асимптоматическая катаракта. Пациенты с данным диагнозом были взяты под наблюдение.
В 27,9% случаев (количество пациентов 38) помутнение хрусталика глаза потребовало хирургического вмешательства.
Продолжительность последующего послеоперационного диспансерного наблюдения должна также учитываться, поскольку возникновение катаракты отмечено чаще у пациентов, которые дольше находились под наблюдением специалистов после их выписки из больницы 26,33,35.
Комбинированная эксплантация ICL и удаление катаракты, как сообщалось, является несложной и выполнимой процедурой 44,45, так как линзы извлекаются через роговичный разрез, формируемый для проведения факоэмульсификации, либо через ранее созданный для имплантации роговичный разрез. Гибкость линз обеспечивает минимальный процент травм при данной операции 43.
Каких-либо неблагоприятных последствий после применения такого комбинированного лечения выявлено не было.
Моралес и др. 46 также сообщали, что средние данные остроты зрения вдаль с коррекцией (CDVA) до и после имплантации ICL, и после хирургической операции по удалению катаракты составили 0,31 +- 0,32 , 0,28 +- 0,19 , а 0,27 +- 0,21 LogMAR соответственно.
В исследовании Халифа и др. 42 у четырех пациентов, которые прошли процедуру эксплантации ICL и операцию по удалению катаракты, острота зрения CDVA составляла 20/20.
Что касается предсказуемости результатов после применения данных комбинированных процедур, сообщалось о высокой вероятности запланированных результатов коррекции зрения.
Блекман и Койх 28 утверждают, что аномалия рефракции не превышает 1,00 D , независимо от начального показателя рефракции, а также степени дальнозоркости или близорукости.
Моралес и др. 46 сообщают, что запланированная рефракция +- 1,00 диптрий, составила 71,4%.
Камия и др. 45 сообщают, что процентное соотношение пациентов с +-0,50 диоптрий и +- 1,00 диоптрий от запланированного результата через три месяца после операции составило соответственно 80% и 90 %.
Кроме того, Камия и др. также сообщили о высоком уровне удовлетворенности пациентов полученными результатами после применения комбинированной хирургии.
Известно, что присутствие интраокулярных линз влияют на результаты измерения осевых параметров длины.
Однако, недавно, Сандерсом и др. 47 установлено, что присутствие в глазу ICL линз не оказывает существенного влияния на восприятие осевых параметров длины.
Максимальная разница между результатами осевых параметров длины до и после операции было менее 0,1 мм, что вызывает изменения в рассчтётах не более, чем на +-0.25Д, даже при осевой длине 30 мм.
Моралес и др. 46 также утверждают, что разница между осевыми измерениями длины до и после имплантации ICL была незначительной. Эти выводы могут некоторым образом объяснять высокую предсказуемость результатов после применения комбинированного лечения (эксплантации ICL с одномоментной факоэмульсификацией катаракты).

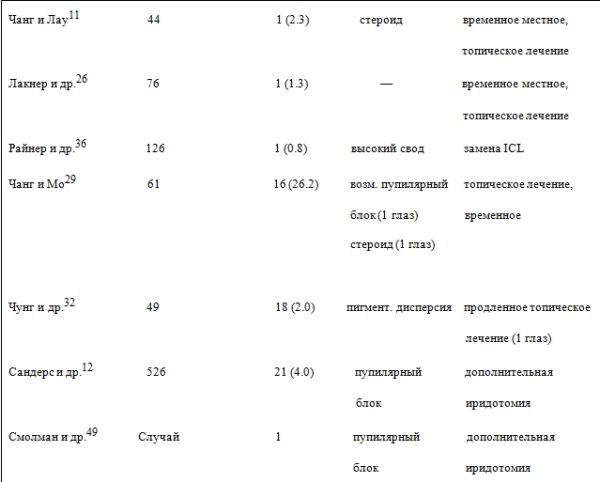

В таблице 2 приведены итоговые данные исследований 11,26,29,31,32,36,48-57 и сообщается об увеличении внутриглазного давления после имплантации линз модели V4. Также в таблице приведены утвержденные процедуры для нормализации внутриглазного давления.
Неполное удаление вискоэластика, инстилляция стероидных глазных капель 11,29,32 и уменьшение иридо-трабекулярного угла 32 может быть связано с ростом ВГД, которое может наблюдаться в течение первого месяца после хирургической операции, и, как правило, не превышает 30 мм рт.ст.
Если ситуация не сопровождается явным уменьшением глубины передней камеры, такие ситуации часто нормализуются в течение первых двух дней (48 часов) и не требуют специального лечения. В этом случае для лечения глаукомы применяются местные лекарственные препараты 26,32.
Хроническая дисперсия пигмента также предположительно может являться еще одной потенциальной причиной повышенного внутриглазного давления 58 и может быть связана с предоперационной лазерной иридотомией или вызвана хроническим раздражением радужной оболочки глаза, связанного с положением линзы ICL.
Чанг и др. 58 обнаружили, что через месяц после имплантации линз модели V4, средняя пигментация трабекулярной структуры не существенно отличается от ее предоперационного состояния.
Санчес – Галеана и др. 52 сообщают об одном случае пигментной глаукомы рефрактерного характера. Для снижения ВГД была проведена консервативная (медикаментозная) терапия и трабекулэктомия.
Чунг и др. 32 описывают случай, когда у пациента наблюдалось увеличение внутриглазного давления одного глаза при значительной трабекулярной пигментации спустя неделю после операции, несмотря на низкий свод линз ICL. Существенные пигментные отложения наблюдались и на поверхности линзы, что потребовало применение пролонгированной консервативной (медикаментозной) терапии для лечения глаукомы.
В ряде случаев, снижения внутриглазного давления не последовало, что потребовало дополнительного лечения.
Острый зрачковый блок 2,29,49,51 и последующее сужение пространства радужно-роговичного угла (фонтановы пространства) считается первопричиной устойчивого повышенного внутриглазного давления, что часто связано с недостаточной иридотомией 2,49,51 и / или избыточным сводом линзы ICL (что, в свою очередь, как правило, связано с тем, что размер линз больше, чем требуется 31,36).
Смолман и др. 49 сообщают о случаях двусторонней эксплантации линз (ICL) из-за риска развития у пациента со зрачковым блоком в отдалённом периоде (через 1 месяц после операции), связанным с недостаточностью иридоколобомы.
Об аналогичном осложнении сообщают Парк и др. 53. В большинстве случаев с зрачковым блоком успешно справляются с помощью расширения иридотомии или путем создания дополнительных иридотомий 54,54, чтобы избежать необходимости эксплантации ICL.
Также сообщается об эффективном применении циклоплегических средств для временного снижения внутриглазного давления при зрачковом блоке. Расширение зрачка позволяет снизить придавливающее к радужке действие на линзу внутриглазной жидкости, уменьшить свод и таким образом избежать блока.
Однако, в некоторых случаях симптоматика зрачкового блока имеет другой характер 50,56,57.
Повышение ВГД непупиллярного характера в основном происходит из-за неправильного определения размеров линз ICL и чрезмерного свода ICL, в результате плохой корреляции (либо плохого измерения) между расстоянием от лимба до лимба и диаметром цилиарной борозды 50,57, и / или аномально большими и неравномерными цилиарными отростками 56 (что встречается довольно редко).
Именно в этих случаях дополнительные лазерные или хирургических колобомы не приводят к нормализации давления и требуют экстракции линз ICL.
Потеря эндотелиальных клеток.
В таблице 3 представлены данные исследования относительно потери эндотелиальных клеток после имплантации линз ICL 1,26,32,33,37,59-61.
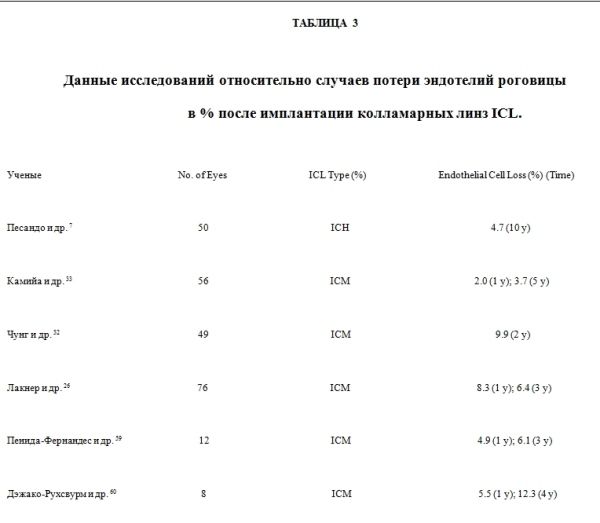

В представленной информации имеет место расхождение в данных. Некоторые авторы сообщают, что средняя плотность эндотелиальных клеток существенно, на 9,9 %, ниже спустя месяц после имплантации линз (ICL) 32, и такой уровень сохранялся в течение 2 лет после операции.
Песандо и др. 7 сообщают о 4,7% клеточной гибели в течение примерно 6 месяцев. Данные показатели оставались неизменными на протяжении 10 лет диспансерного наблюдения, в то время как из других источников известно, что потери клеток составили 6,1% спустя 3 года 59 и 3,7 % спустя 4 года после имплантации линз (ICL) 33.
Альфонсо и др. 19 сообщают о потерях эндотелиальных клеток в 8,1% через 2 года после имплантации торических линз на глазах после сквозной кератопластики.
Коэффициент вариабельности размера эндотелиальных клеток не показал существенных изменений в течение первого года после операции, но был впоследствии значительно ниже 32,61, в то время как средний процент гексагональности (шестиугольности) оставался стабильным или несколько увеличился в течение послеоперационного периода.
Несмотря на это, во всех исследованиях сообщается, что скорость потери эндотелиальных клеток существенно замедляется от 1 до 2 лет, и имеет тенденцию оставаться стабильной в последующий период.
В сообщениях Эдельхаузера и др. 61 говорится об общих потерях эндотелиальных клеток на 8,4 % и 8,5 %, соответственно, после первых 3 и 4 лет после имплантации линз.
Авторы приходят к выводу, что потеря и ремоделирование эндотелиальных клеток в первые годы после операции связано с хирургической травмой 61, в то время как дальнейшее снижение плотности клеток в позднем послеоперационном периоде обусловлено естественными процессами клеточной гибели 62.
Эндофтальмит и отслойка сетчатки.
Имплантация PIOL в заднюю камеру глаза несет потенциальную угрозу внутриглазных осложнений, таких как эндофтальмит (воспаление тканей глаза) и отслоение сетчатки.
Аллан и др. 63 провели анонимный онлайн-опрос 234 хирургов в 21 странах, чтобы определить, в скольких случаях, связанных с имплантацией колламарных линз (ICL) в период с января 1998 по декабрь 2006, имел место эндофтальмит.
При опросе 95 хирургов (40%) установлено, что в общей сложности было проведено 17954 операций, связанных с имплантацией линз ICL. 3 хирургов сообщили об одном случае эндофтальмита, что составляет 0,0167%, или приблизительно один случай эндофтальмита на 6000 имплантаций линз ICL.
Дэвис и др. 64 сообщают о положительном результате посева бактериального эндофтальмита спустя 4 дня после имплантации ICL.
После надлежащего лечения у пациента полностью восстановилось зрение.
Большинство операций по имплантации линз ICL выполнены у пациентов с высокой миопией и большой осевой длиной, потому у таких пациентов имеется предрасположенность возникновения отслоения сетчатки 2,29,65.
В исследовании, проведенном Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов (агентство Министерства здравоохранения и социальных услуг США) 2, отслоение сетчатки было зафиксировано у 3 из 526 пациентов.
В исследовании сообщалось, что у 61 пациента было отмечено отслоение сетчатки одного глаза спустя 15 месяцев после имплантации ICL. Отличительной особенностью этого случая является осевая длина глаза 31,0 мм 29.
В ретроспективном исследовании 628 пациентов после имплантации линз ICL V4, Мартинес-Кастильо и др. 65 сообщают о 11 случаях отслойки сетчатки, которые имели место в период от 1 и до 70 месяцев после хирургических операций по имплантации колламарных линз.
По мнению авторов, отличительной особенностью в этих случаях была высокая миопия и осевая длина более 30 мм.
ОБСУЖДЕНИЕ
Помимо нечастых случаев риска побочных эффектов, связанных с хирургическими внутриглазными операциями, наиболее часто при имплантации колламарных линз ICL вызывают обеспокоенность проблемы, связанные с незначительной потерей эндотелиальных клеток, повышением внутриглазного давления, пупиллярной блокадой и образованием катаракты.
Хотя в целом ряде статей в литературе, рецензируемой специалистами в данной области, высказана точка зрения специалистов относительно того, что после имплантации ICL уровень осложнений является незначительным, развитие переднего субкапсулярного помутнения и катаракты, что требует хирургического лечения, остается главной проблемой.
В недавнем мета–анализе, проведенном Чен и др. 23, инцидентность образования катаракты в группе из 1933 пациентов, которым были имплантированы линзы STAAR составила 8,48%. Причиной образования ранней катаракты считалась хирургическая травма, в то время как возникновение поздней катаракты объяснялось соприкосновением хрусталика глаза с колламарными линзами.
Тем не менее, данные мета-анализа учитывают проведенные операции с применением всех моделей колламарных линз ICL, включая более ранние, производство которых в настоящее время прекращено.
В настоящем обзоре литературы охвачены 2592 (5,2 %) случаев возникновения у пациентов катаракты после использования последних моделей колламарных линз (ICL).
В проведенных в США исследованиях 38 количество случаев симптоматического и бессимптомного переднего субкапсулярного помутнения составило 12,6 % после применения модели V3 и 2,9%, с после применения модели V4.
Кроме того, количество случаев катаракты, требующих вмешательства, составило 9,2 % в группе пациентов, после применения модели V3, и 0,8% в группе пациентов, после применения модели V4.
Результаты данных исследований подтверждаются также другими авторами 26,59 относительно меньшего количества приведенных в данном обзоре случаев, по сравнению с более ранним обзором Чена и др. 23.
В целом, создается ощущение того, что в последние годы количество случаев возникновение ранней катаракты снизилось. Это можно объяснить изменениями в конструкции моделей линз V4, по сравнению с предшествующими моделями с меньшим сводом и факторами, связанными с обучением и подготовкой хирургов.
Несмотря на усовершенствование моделей, выбор параметров линз и мастерство хирурга в перспективе по-прежнему будут иметь решающее значение, поскольку успех операции зависит от правильного выбора физического положения линзы в задней камере глаза.
Неточности в выборе диаметра ICL линз часто приводит к недостаточности свода (менее 250 мкм). Тем самым, увеличивается риск возникновения катаракты, тогда как слишком большие по размеру ICL линзы могут способствовать развитию избыточного свода (более 750 мкм), тем самым увеличивая риск закрытия угла, пупилярной блокады, глаукомы или дисперсии пигмента.
Положение гаптической части линзы и общий размер ICL линзы зависит от диаметра цилиарных борозд.
Идеальным для выбора соответствующих ICL линз было бы измерение непосредственно длины от одной цилиарной борозды до другой.
До развития биомикроскопии с применением ультразвука с высокой разрешающей способностью, ни одна система не позволяла определить внутренний диаметр цилиарной борозды.
В основе такой оценки находится принцип измерения «от лимба до лимба».
При идеальном объеме послеоперационного свода должно создаваться свободное пространство по всей передней поверхности хрусталика глаза, что, согласно рекомендациям, должно равняться от единицы (1,0) до полутора единиц (1,5) центральной толщины роговицы на щелевой лампе, что соответствует приблизительно от 400 до 600 микрон 66.
Однако, независимо от точности измерения «от лимба до лимба», последние исследования показывают, что точных анатомических отношений между внешними и внутренними замерами не существует 67-69.
Таким образом, с помощью определения расстояние «от лимба до лимба» нельзя абсолютно точно и гарантировано предугадать угол или размер борозды. В результате размер может быть выбран неправильно 70.
Более того, сообщалось, что длина ICL линз, определяемая с помощью ультразвуковой биометрии, позволяет значительно более полно определить идеальные параметры свода, чем с помощью метода «от лимба до лимба» 71.
Другой, не зависящий от квалификации хирурга фактор – высокую близорукость, требующую более сильных линз, также связывают с ранним развитием катаракты.
Передний сегмент является пространством более динамическим, чем статическим. Такие факторы, как аккомодация и старение, динамическое взаимодействие между ICL линзой и хрусталиком глаза при аккомодации и пуппилярная динамика 13,72,73, влияют на пространство между задней поверхностью линзы и передней поверхностью хрусталика глаза.
Учитывая относительно ранний возраст пациента, для имплантации PIOL необходимо учитывают все эти моменты.
Йен и др. 67 показали, что хрусталик глаза при аккомодации увеличивается в среднем на 28 мкм на 1 диоптрию, что связано с уменьшением глубины передней камеры на 24 мкм на каждую диоптрию.
По мере изменения остроты зрения с возрастом, аккомодация играет менее значимую роль, но другие изменения, происходящие в хрусталике глаза, которые могут угрожать безопасности пространственных соотношений в глазу при применении ICL линз, должны учитываться.
Действительно, хорошо известно, что с возрастом передняя камера глаза уменьшается 74.
Ачисон и др. 75 сообщают, что такое уменьшение глубины передней камеры глаза может быть вызвано природным утолщением хрусталика глаза в среднем на 24 мкм в год 31,36,76,77.
Наконец, должны учитываться анатомическая конфигурация и возрастные изменения цилиарной мышцы глаза 78.
Возрастное увеличение передне-задней толщины цилиарной мышцы глаза с течением времени может несколько повлиять на положение линз ICL.
Последняя информация о биометрии переднего сегмента глаза, возрастных изменений в ней и аккомодации должно способствовать дальнейшему улучшению результатов лечения.
В целом, развитие измерительно-диагностических и визуализирующих приборов переднего сегмента глаза должно привести к улучшению селекции номограммы ICL линз, повышая тем самым точность расчётов размера линзы и безопасность хирургической операции.
Имплантация колламарных линз может рассматриваться как безопасный и эффективный метод для хирургической коррекции рефракционных нарушений. В то же время, для обеспечения стабильного, безопасного и предсказуемого лечения, необходимо проведение дальнейших исследований в данной области.
Библиографический список цитированной литературы
1. Lovisolo CF, Reinstein DZ. Phakic intraocular lenses. Surv Ophthalmol. 2005;50(6):549-587.
2. Sanders DR, Doney K, Poco M. United States Food and Drug Administration clinical trial of the Implantable Collamer Lens (ICL) for moderate to high myopia: three-year follow-up. Ophthalmology. 2004;111(9):1683-1692.
3. Arne JL, Lesueur LC. Phakic posterior chamber lenses for high myopia: functional and anatomical outcomes. J Cataract Refract Surg. 2000;26(3):369-374.
4. Lackner B, Pieh S, Schmidinger G, et al. Outcome after treatment of ametropia with implantable contact lenses. Ophthalmology. 2003;110(11):2153-2161.
5. Bloomenstein MR, Dulaney DD, Barnet RW, Perkins SA. Posterior chamber phakic intraocular lens for moderate myopia and hyperopia. Optometry. 2002;73(7):435-446.
6. Davidorf JM, Zaldivar R, Oscherow S. Posterior chamber phakic intraocular lens for hyperopia of +4 to +11 diopters. J Refract Surg. 1998;14(3):306-311.
7. Pesando PM, Ghiringhello MP, Di Meglio G, Fanton G. Posterior chamber phakic intraocular lens (ICL) for hyperopia: tenyear follow-up. J Cataract Refract Surg. 2007;33(9):1579-1584.
8. Alfonso JF, Fernandez-Vega L, Fernandes P, Gonzalez-Meijome JM, Montes-Mico. Collagen copolymer toric posterior chamber phakic intraocular lens for myopic astigmatism: one-year follow-up. J Cataract Refract Surg. 2010;36(4):568-576.
9. Alfonso JF, Baamonde B, Madrid-Costa D, Fernandes JP, Jorge J, Montes-Mico. Collagen copolymer toric posterior chamber phakic intraocular lenses to correct high myopic astigmatism. J Cataract Refract Surg. 2010;36(8):1349-1357.
10. Sanders DR, Schneider D, Martin R, et al. Toric Implantable Collamer Lens for moderate to high myopic astigmatism. Ophthalmology. 2007;114(1):54-61.
11. Chang J, Lau S. Toric Implantable Collamer Lens for high myopic astigmatic Asian eyes. Ophthalmology. 2009;116(12):2340-2347.
12. Elies D, Alonso T, Puig J, Gris O, Guell JL, Coret A. Visian toric implantable collamer lens for correction of compound myopic astigmatism. J Refract Surg. 2010;26(4):251-258.
13. Lindland A, Heger H, Kugelberg M, Zetterstrom C. Vaulting of myopic and toric Implantable Collamer Lenses during accommodation measured with Visante optical coherence tomography. Ophthalmology. 2010;117(6):1245-1250.
14. Sanders D, Vukich JA. Comparison of implantable collamer lens (ICL) and laser-assisted in situ keratomileusis (LASIK) for low myopia. Cornea. 2006;25(10):1139-1146.
15. Kamiya K, Shimizu K, Igarashi A, Komatsu M. Comparison of Collamer toric implantable [corrected] contact lens implantation and wavefront-guided laser in situ keratomileusis for high myopic astigmatism. J Cataract Refract Surg. 2008;34(10):1687-1693. Erratum in J Cataract Refract Surg. 2008;34(12):2011.
16. Schallhorn S, Tanzer D, Sanders DR, Sanders ML. Randomized prospective comparison of visian toric implantable collamer lens and conventional photorefractive keratectomy for moderate to high myopic astigmatism. J Refract Surg. 2007;23(9):853-867.
17. Lesueur LC, Arne JL. Phakic posterior chamber lens implantation in children with high myopia. J Cataract Refract Surg. 1999;25(12):1571-1575.
18. Alfonso JF, Palacios A, Montes-Mico R. Myopic phakic STAAR collamer posterior chamber intraocular lenses for keratoconus. J Refract Surg. 2008;24(9):867-874.
19. Alfonso JF, Lisa C, Abdelhamid A, Montes-Mico R, Poo-Lopez A, Ferrer-Blasco T. Posterior chamber phakic intraocular lenses after penetrating keratoplasty. J Cataract Refract Surg. 2009;35(7):1166-1173.
20. Alfonso JF, Fernandez-Vega L, Lisa C, Fernandes P, Gonzalez-Meijome JM, Montes-Mico R. Collagen copolymer toric posterior chamber phakic intraocular lens in eyes with keratoconus. J Cataract Refract Surg. 2010;36(9):906-916.
21. Mertens EL, Sanders DR, Vitale PN. Custom-designed toric phakic intraocular lenses to correct high corneal astigmatism. J Refract Surg. 2008;24(5):501-506.
22. Kamiya K, Shimizu K, Hikita F, Komatsu M. Posterior chamber toric phakic intraocular lens implantation for high myopic astigmatism in eyes with pellucid marginal degeneration. J Cataract Refract Surg. 2010;36(1):164-166.
23. Chen LJ, Chang YJ, Kuo JC, Rajagopal R, Azar DT. Metaanalysis of cataract development after phakic intraocular lens surgery. J Cataract Refract Surg. 2008;34(7):1181-1200.
24. Gonvers M, Othenin-Girard P, Bornet C, Sickenberg M. Implantable contact lens for moderate to high myopia: short-term fol Journal of Refractive Surgery • Vol. xx, No. x, 2011 11. Potential Complications of ICL Implantation/Fernandes et al low-up of 2 models. J Cataract Refract Surg. 2001;27(3):380-388.
25. Sanchez-Galeana CA, Smith RJ, Sanders DR, et al. Lens opacities after posterior chamber phakic intraocular lens implantation. Ophthalmology. 2003;110(4):781-785.
26. Lackner B, Pieh S, Schmidinger G, et al. Long-term results of implantation of phakic posterior chamber intraocular lenses. J Cataract Refract Surg. 2004;30(11):2269-2276.
27. Sarikkola AU, Sen HN, Uusitalo RJ, Laatikainen L. Traumatic cataract and other adverse events with the implantable contact lens. J Cataract Refract Surg. 2005;31(3):511-524.
28. Bleckmann H, Keuch RJ. Results of cataract extraction after implantable contact lens removal. J Cataract Refract Surg. 2005;31(12):2329-2333.
29. Chang JS, Meau AY. Visian Collamer phakic intraocular lens in high myopic Asian eyes. J Refract Surg. 2007;23(1):17-25.
30. Sanders DR. Anterior subcapsular opacities and cataracts 5 years after surgery in the visian implantable collamer lens FDA trial. J Refract Surg. 2008;24(6):566-570.
31. Alfonso JF, Lisa C, Abdelhamid A, Fernandes P, Jorge J, Montes-Mico R. Three-year follow-up of subjective vault following myopic implantable collamer lens implantation. Graefes Arch Clin Exp Ophthalmol. 2010;248(12):1827-1835.
32. Chung TY, Park SC, Lee MO, Ahn K, Chung ES. Changes in iridocorneal angle structure and trabecular pigmentation with STAAR implantable collamer lens during 2 years. J Refract Surg. 2009;25(3):251-258.
33. Kamiya K, Shimizu K, Igarashi A, Hikita F, Komatsu M. Fouryear follow-up of posterior chamber phakic intraocular lens implantation for moderate to high myopia. Arch Ophthalmol. 2009;127(7):845-850.
34. Boxer Wachler BS, Scruggs RT, Yuen LH, Jalali S. Comparison of the Visian ICL and Verisyse phakic intraocular lenses for myopia from 6.00 to 20.00 diopters. J Refract Surg. 2009;25(9):765-770.
35. Schmidinger G, Lackner B, Pieh S, Skorpik C. Long-term changes in posterior chamber phakic intraocular collamer lens vaulting in myopic patients. Ophthalmology. 2010;117(8):1506-1511.
36. Rayner SA, Bhikoo R, Gray T. Spherical implantable collamer lenses for myopia and hyperopia: 126 eyes with 1-year follow up. Clin Experiment Ophthalmol. 2010;38(1):21-26.
37. Kamiya K, Shimizu K, Aizawa D, Igarashi A, Komatsu M, Nakamura A. One-year follow-up of posterior chamber toric phakic intraocular lens implantation for moderate to high myopic astigmatism. Ophthalmology. 2010;117(12):2287-2294.
38. Sanders DR, Vukich JA; ICL in Treatment of Myopia (ITM) Study Group. Incidence of lens opacities and clinically significant cataracts with the implantable contact lens: comparison of two lens designs. J Refract Surg. 2002;18(6):673-682.
39. Gonvers M, Bornet C, Othenin-Girard P. Implantable contact lens for moderate to high myopia: relationship of vaulting to cataract formation. J Cataract Refract Surg. 2003;29(5):918-924.
40. Shiratani T, Shimizu K, Fujisawa K, Uga S, Nagano K, Murakami Y. Crystalline lens changes in porcine eyes with implanted phakic IOL (ICL) with a central hole. Graefes Arch Clin Exp Ophthalmol. 2008;246(5):719-728.
41. Fujisawa K, Shimizu K, Uga S, et al. Changes in the crystalline lens resulting from insertion of a phakic IOL (ICL) into the porcine eye. Graefes Arch Clin Exp Ophthalmol. 2007;245(1):114-122.
42. Khalifa YM, Moshirfar M, Miffl in MD, Kamae K, Mamalis N, Werner L. Cataract development associated with collagen copolymer posterior chamber phakic intraocular lenses: clinicopathological correlation. J Cataract Refract Surg. 2010;36(10):1768-1774.
43. Moshirfar M, Miffl in M, Wong G, Chang JC. Cataract surgery following phakic intraocular lens implantation. Curr Opin Ophthalmol. 2010;21(1):39-44.
44. Espandar L, Meyer JJ, Moshirfar M. Phakic intraocular lenses. Curr Opin Ophthalmol. 2008;19(4):349-356.
45. Kamiya K, Shimizu K, Igarashi A, Aizawa D, Ikeda T. Clinical outcomes and patient satisfaction after Visian Implantable Collamer Lens removal and phacoemulsifi cation with intraocular lens implantation in eyes with induced cataract. Eye (Lond). 2010;24(2):304-309.
46. Morales AJ, Zadok D, Tardio E, et al. Outcome of simultaneous phakic implantable contact lens removal with cataract extraction and pseudophakic intraocular lens implantation. J Cataract Refract Surg. 2006;32(4):595-598.
47. Sanders DR, Bernitsky DA, Harton PJ Jr, Rivera RR. The Visian myopic implantable collamer lens does not signifi cantly affect axial length measurement with the IOLMaster. J Refract Surg. 2008;24(9):957-959.
48. Chun YS, Park IK, Lee HI, Lee JH, Kim JC. Iris and trabecular meshwork pigment changes after posterior chamber phakic intraocular lens implantation. J Cataract Refract Surg. 2006;32(9):1452-1458.
49. Smallman DS, Probst L, Rafuse PE. Pupillary block glaucoma secondary to posterior chamber phakic intraocular lens implantation for high myopia. J Cataract Refract Surg. 2004;30(4):905-907.
50. Vetter JM, Tehrani M, Dick HB. Surgical management of acute angle-closure glaucoma after toric implantable contact lens implantation. J Cataract Refract Surg. 2006;32(6):1065-1067.
51. Bylsma SS, Zalta AH, Foley E, Osher RH. Phakic posterior chamber intraocular lens pupillary block. J Cataract Refract Surg. 2002;28(12):2222-2228.
52. Sanchez-Galeana CA, Zadok D, Montes M, Cortes MA, Chayet AS. Refractory intraocular pressure increase after phakic posterior chamber intraocular lens implantation. Am J Ophthalmol. 2002;134(1):121-123.
53. Park IK, Lee JM, Chun YS. Recurrent occlusion of laser iridotomy sites after posterior chamber phakic IOL implantation. Korean J Ophthalmol. 2008;22(2):130-132.
54. Shipper I. Surgical management of acute angle-closure glaucoma after implantation of a toric ICL. J Cataract Refract Surg. 2007;33(4):563-564.
55. Apel A, Stephensen D. Surgical management of acute angle-closure glaucoma after toric ICL implantation. J Cataract Refract Surg. 2007;33(10):1672.
56. Chan KC, Birchall W, Gray TB, Wells AP. Acute angle closure after implantable contact lens insertion unresponsive to surgical peripheral iridectomy. J Cataract Refract Surg. 2008;34(4):696-699.
57. Khalifa YM, Goldsmith J, Moshirfar M. Bilateral explantation of Visian Implantable Collamer lenses secondary to bilateral acute angle closure resulting from a non-pupillary block mechanism. J Refract Surg. 2010;26(12):991-994.
58. Abela-Formanek C, Kruger AJ, Dejaco-Ruhswurm I, Pieh S, Skorpik C. Gonioscopic changes after implantation of a posterior chamber lens in phakic myopic eyes. J Cataract Refract Surg. 2001;27(12):1919-1925.
59. Pineda-Fernandez A, Jaramillo J, Vargas J, Jaramillo M, Jaramillo J, Galindez A. Phakic posterior chamber intraocular lens for high myopia. J Cataract Refract Surg. 2004;30(11):2277-2283.
60. Dejaco-Ruhswurm I, Scholz U, Pieh S, et al. Long-term endothelial changes in phakic eyes with posterior chamber intraocular lenses. J Cataract Refract Surg. 2002;28(9):1589-1593.
61. Edelhauser HF, Sanders DR, Azar R, Lamielle H; ICL in Treatment of Myopia Study Group. Corneal endothelial assessment after ICL implantation. J Cataract Refract Surg. 2004;30(3):576-583.
62. Bourne WM, Nelson LR, Hodge DO. Central corneal endothelial







Коментарі
Завантаження...